4 分类
小儿外科/胆管疾病的手术/胆总管囊肿手术/胆总管囊肿内引流术/囊肿切除间置空肠胆管肠吻合术
6 概述
囊肿切除间置空肠胆管肠吻合术用于胆总管囊肿手术治疗。 目前胆总管囊肿已统称为胆管扩张症,是儿童胆道系统多见的先天性畸形。扩张的胆管呈球形、梭形,可以累及肝总管,甚至肝内胆管,多数专家倾向于认为胰胆合流异常是本病形成的重要原因。胆总管与胰管在进入十二指肠壁前提前汇合,由于缺乏Oddi括约肌的环绕,压力高的胰液向压力低的胆总管反流,反流的胰液在胰酶的作用下,使胆总管壁逐渐扩张形成胆管扩张症(图12.16.2.2.3.1-0-1,12.16.2.2.3.1-0-2)。另外,胆总管下端先天性狭窄或扭曲,胆总管壁发育缺欠,也可能是胆总管囊肿的诱因。
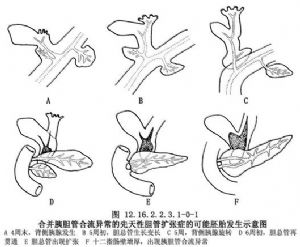

胆总管囊肿多伴有炎症改变,严重时有脓性渗出物覆盖。有时胆管壁有胆色素结石附着。由于囊肿的坠积作用,扩张远端的胆管可以发生扭曲,加之本身的狭窄和退变,有时在术中甚难找寻。囊肿近端的胆囊管、胆囊被动性扩张。肝总管及肝内胆管有时也可发生不同程度的扩张。肝脏有胆汁淤积,严重时可发生胆汁性肝硬化,少数病例可发生癌变。胆总管扩张的类型可分为3型:①肝外型;②混合型;③肝内型。
胆总管囊肿切除、胆管肠吻合术是最为合理的治疗途径。Me Whorler1924年首次报道囊肿切除内引流术,但由于手术创伤较大,死亡率较高,这一手术未能得以推广。直至1959年Alonro-lej再次应用一期囊肿切除术取得成功,1970年Kasai报道14例囊肿切除胆管空肠Roux-Y吻合术取得较好的效果,此后这一手术在世界各地得以推广。鉴于囊肿切除术出血较多,特别在合并炎症的病例,囊壁与门静脉广泛粘连,难以分开,在解剖过程中易造成大出血。为解决这一难题,Todani1977年及Lilly1979年分别报道在囊壁的外层与内层之间进行分离,然后切除内层囊壁,保留外层囊壁防止损伤门静脉及肝动脉。在游离内层囊壁的下端时,应当仔细分离,尽量找出胆总管下端并妥为结扎,但应防止损伤异常汇合的胰管。胆肠吻合是以间置的空肠来实现,从而使胆总管囊肿的治疗向前发展了一步(图12.16.2.2.3.1-0-3A、B)。

9 手术步骤
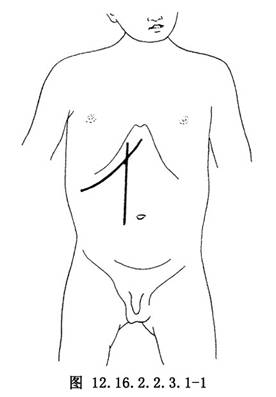
1.切口 右侧上腹部腹直肌切口或肋缘下斜切口(图12.16.2.2.3.1-1)。
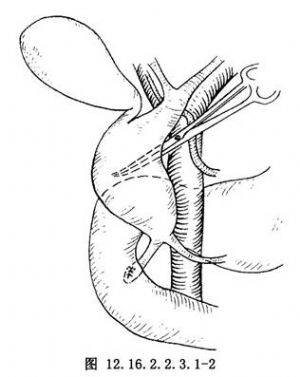
2.开腹后显露囊肿,切开后腹膜,以血管钳钝性分离囊肿壁,小心分开门静脉及肝动脉,防止在分离过程中损伤。同时切除胆囊(图12.16.2.2.3.1-2)。
3.分离囊肿应紧贴囊肿壁进行,在囊肿的下内侧注意显露和保护胆总管远端与胰管的汇合处,以防损伤。在分离囊肿的过程中,应注意有时囊肿较大,由于重力的作用胆总管下端不一定位于囊肿的最下端(图12.16.2.2.3.1-3)。

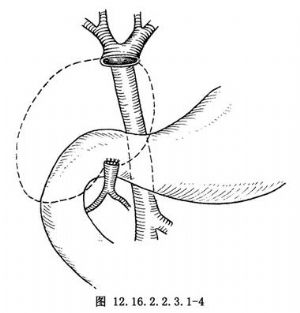
4.于胆总管下端0.5cm处切断,完整切除囊肿,胆囊与囊肿一并切除(图12.16.2.2.3.1-4)。
5.距十二指肠空肠曲10cm处切断空肠及系膜,取10~20cm的空肠,连同系膜血管经横结肠系膜裂孔拖至肝门部,近端与总肝管做端端吻合,吻合两层。间置的空肠远端与十二指肠降部做端侧吻合。为防止反流,在间置空肠的远端做成人工乳头防反流瓣(图12.16.2.2.3.1-5)。

10 术中注意要点
1.胆总管囊肿位于右上腹部,囊肿巨大时,压迫周围组织和器官,引起解剖上的变化。因此,术中要仔细探查,了解局部解剖关系,避免误伤周围脏器。
2.开腹后,不要急于做囊肿切除,应先穿刺,以除外其他囊肿,确诊后再行手术切除。
3.囊肿肠吻合成败的关键是吻合口要足够大,吻合术后因囊肿会缩小,吻合口也会随之缩小,如术中吻合口不够大,引流不畅时,囊内仍潴留胆汁,会造成感染,甚至可引起化脓性炎症及穿孔。
4.囊肿肠吻合时要内翻缝合,以防吻合口瘘。为防止发生吻合口瘘,有人主张内引流同时加用外引流。近来又有作者报道术前先经鼻放置胃管,术中将胃管通过十二指肠与囊肿的吻合口放入囊肿减压,术后3~5d拔除胃管,既可减轻吻合口承受的压力,又可克服外引流需较长时间放管的弊端。
5.囊肿空肠Roux-Y吻合术空肠升支要有足够的长度,一般应为35~40cm,可能减少食物的反流。但文献报道的意见倾向于认为单纯增加升支长度虽可减少反流,但旷置过多上段空肠,将严重影响病儿的消化及吸收。过长的升支肠袢纡曲在上腹部,是细菌大量聚积和繁殖的场所,是胆道感染时细菌的策源地,因此主张间置空肠加各种防反流瓣。
7.囊肿切除手术中要注意保护门静脉及肝动脉,损伤后可发生大出血,危及病儿生命。在分离胆总管下端时,因囊肿太大,下端胆管发育不良及扭曲,有时难以找到,如不仔细寻找而盲目分离,易发生胰管损伤,术后引起胰瘘或假性胰腺囊肿。
8.间置空肠胆管肠吻合术术中要保留空肠的足够血运,上提至肝门时,不要有张力,如发现张力较大,多提示系膜游离不够,一般需要将系膜游离至根部,但要保留足够的血管弓。
11 术后处理
囊肿切除间置空肠胆管肠吻合术术后做如下处理:
2.如有外引流,应接无菌袋。每日记录引流的胆汁量、色、性质及有无浑浊等。如果怀疑有感染时,要及时做细菌培养,并选用敏感的抗生素。
3.术后如体温正常、无黄疸,引流的胆汁逐渐减少,术后3周可夹管,如无症状即可拔除。拔管前先开放造口管,如有大量胆汁流出,说明远端有梗阻,应停止拔管,行逆行胆管造影,确定胆管是否通畅,据实际情况拔管或推迟拔管。
12 并发症
1.感染 若术前反复发生感染,囊肿内的胆汁多有细菌积存;采用开放式胆肠吻合或囊肿切除可能污染手术野,术后发生腹腔或切口感染,故术前及术后应预防性应用抗生素,术中良好止血。
术后病儿长期发热,可能有膈下感染,也可能囊内感染,应仔细查体,必要时行X线腹部平片、B超或CT检查,明确膈下感染时,应及时引流。
2.外引流管脱出或扭曲,表现为胆汁引流量突然减少。此时应对造口管进行检查,可注入少量生理盐水,检查造口管是否通畅。必要时注入35%泛影葡胺10ml,在透视下观察造影剂是流入胆管还是进入游离腹腔。如为后者,说明造口管脱落,胆汁不断流入腹腔,应立即手术修补造口,重新安放造口管。
3.外引流病儿损失大量胆汁,久之可引起严重电解质紊乱,应及时检验,予以补充。
4.胆瘘形成 拔除引流管后有大量胆汁流出,引流口经久不愈,多提示胆管远端有梗阻,应立即行造影检查,必要时再次开腹探查,解除梗阻。