6 概述
膀胱阴道瘘是农村妇女的常见疾病。其病因为:①分娩损伤:最常见,占88%左右。主要由于分娩过程中胎头压迫阴道及膀胱过久,导致局部缺血、坏死而形成。②手术损伤:占5%左右,如子宫切除术及阴道手术等。③继发于宫颈癌及膀胱癌者较少见,占1%~2%。
1.窥阴器检查 可显露瘘孔,注意观察瘘孔的位置、大小、阴道瘢痕程度及局部有无炎症等。
2.亚甲蓝试验 膀胱内注入亚甲蓝溶液后,观察阴道内蓝色液体漏出的部位。如为输尿管阴道瘘,则阴道内仍流出无色的尿液。如为尿失禁,则蓝色液体自尿道外口流出。
3.膀胱镜检查 可观察膀胱内瘘孔的位置、大小及其与输尿管口的关系和膀胱内炎症情况。静脉注射靛胭脂可了解两侧肾功能情况,以便决定手术方案(图7.4.4.2-0-1,7.4.4.2-0-2)。


治疗:凡损伤性膀胱阴道瘘一经形成,均需手术治疗。一般在伤后3个月进行修复手术,因此时损伤处炎症已消退,瘘孔周围创伤已完全愈合,瘢痕亦已软化,为手术成功创造了有利条件。
手术途径的选择:如为低位膀胱阴道瘘可经阴道修补。它具有创伤小,对全身影响小,并发症少及可重复修补等优点。高位较小的膀胱阴道瘘可经耻骨上膀胱内修复。高位较大的膀胱阴道瘘需经膀胱后壁修复。复杂性膀胱阴道瘘应经腹部及阴道联合途径修复,必要时可经耻骨途径修复。
9 术前准备
1.外阴如有尿浸性湿疹,可用1/5000高锰酸钾液坐浴清洗,擦干后涂以20%氧化化锌软膏,以保护皮肤。
2.局部清洁 术前3d开始每天作阴道清洗1~2次。外阴清洁每日4次。
3.膀胱冲洗 术前3d经尿道插入留置导尿管,用1/2000呋喃西林液或庆大霉霉素等渗盐水灌注膀胱每天2~3次。
4.先作尿培养、计数及药物敏感试验,术前选用细菌敏感的抗生素控制感染。
5.术前1d晚予以灌肠。
11 手术步骤
2.显露瘘管 切开膀胱,显露瘘孔(图7.4.4.2-1)。注意瘘孔与输尿管口的关系。将两根输尿管导管分别插入两输尿管至肾盂,以防将其损伤,输尿管导管就近固定于膀胱粘膜上,以防脱出。将腹膜反折部向上推开,使之与膀胱分离,游离膀胱至瘘孔处。延长膀胱切口至瘘孔处(图7.4.4.2-2)。如果膀胱、子宫颈与腹膜粘连,亦可切开腹膜进行分离。
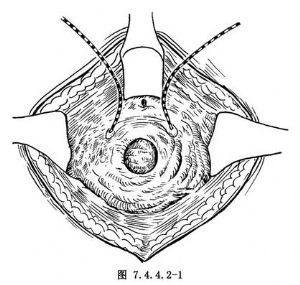

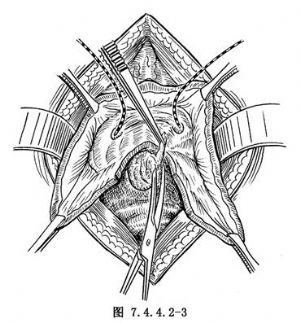
3.瘘管切除 沿瘘孔边缘作环形切开,并游离瘘管、膀胱后壁及阴道,分离范围达瘘孔周围2cm左右,注意勿损伤两输尿管(图7.4.4.2-3)。然后,切除瘘管及其周围瘢痕组织(图7.4.4.2-4)。如输尿管损伤不可避免,则应行输尿管膀胱再植术。

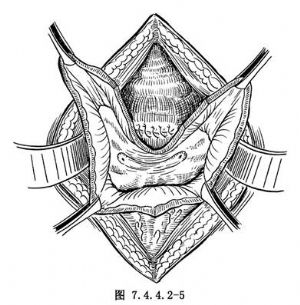
4.缝合阴道壁 彻底冲洗创口后,用0号可吸收线横行间断或间断褥式外翻缝合阴道壁(图7.4.4.2-5)。拔除两输尿管导管。
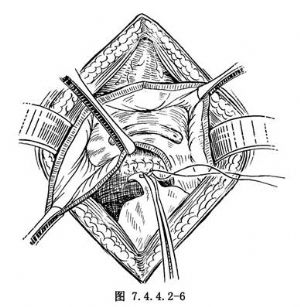
5.腹膜填充 切开腹膜,切取带蒂腹膜片缝于阴道切口与膀胱切口之间,以覆盖阴道缝合创口(图7.4.4.2-6)。
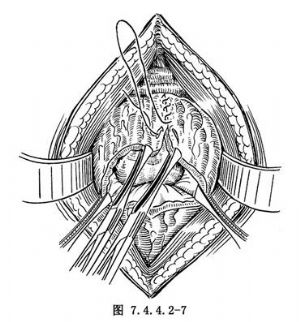
6.缝合膀胱壁 从膀胱切口下角开始,自下而上用2-0可吸收线将膀胱壁全层作连续缝合(图7.4.4.2-7)。在腹膜外膀胱前壁放置F26号蕈状导尿管作膀胱造口。再用丝线作间断褥式内翻缝合加固。由膀胱造口管注入亚甲蓝液100ml,观察阴道无渗漏后,用丝线连续缝合腹膜以关闭腹腔。耻骨后间隙放一橡皮管引流。逐层缝合腹部切口。皮肤缝线固定膀胱造口管。
12 术中注意要点
1.游离膀胱后壁时务必注意输尿管导管的位置,切勿损伤输尿管。
2.瘘孔周围组织游离必须充分,止血必须完善,缝合必须无张力。
3.合理切除瘢痕:瘘管瘢痕组织切除时,如瘢痕较软,则适当修剪其边缘后即可缝合。如瘢痕较硬,则需充分切除,否则,常致愈合不良而使手术失败。但如瘘孔很大,估计彻底切除瘢痕后无法缝合时,则可适当切除至瘢痕较软处,以便缝合时保持无张力,手术仍可望成功。
13 术后处理
1.选用广谱、敏感及有效的抗生素防治感染,以保证修补创口愈合及手术成功。
2.膀胱造口管或留置导尿管要妥善固定,确保通畅,并用抗生素液持续冲洗膀胱,有利于控制感染及修补创口的愈合。
3.术后48h,如无渗血或渗液即可取出耻骨后间隙橡皮管引流。
5.术后7d拆除腹部切口缝线。
6.术后10d用亚甲蓝液200ml由膀胱造口管或导尿管注入膀胱内,观察阴道有无蓝色液体漏出。如无漏液,即可拔除膀胱造口管或尿道内留置导尿管。如有漏液,则继续留置造口管或导尿管引流,并加强抗感染措施,漏液处仍有希望愈合。
14 述评
1.创口感染 包括修补创口、膀胱创口或腹部切口感染。由于术前阴道及膀胱均有不同程度的感染,如术前准备时间不够,控制感染的措施不力,则术后感染的机会较多。预防措施为加强术前准备及选用广谱、敏感以及有效的抗生素。如已发生创口感染,除改用强有力的抗生素外,应保持膀胱引流通畅,并用抗生素液持续冲洗膀胱,以控制感染,防止手术失败。
2.输尿管口及下端损伤 主要原因为术中未注意瘘孔与输尿管口的关系及未插入输尿管导管以防损伤所致。预防方法为如瘘孔距输尿管口较近,必须先放置输尿管导管,再进行手术修补。若术中发现输尿管口被缝住,则可立即拆除缝线。如输尿管壁间段被切开,则当即用5-0可吸收线缝合,并放置输尿管支架管留置2周。如输尿管口紧靠瘘孔,则应在修补的同时,行输尿管膀胱再植术。若术后发现输尿管下端损伤,应即作相应处理。
3.阴道漏尿 主要由于瘘孔缝合修补后的愈合过程中因局部血运不佳、细菌感染、创缘出血、缝线太粗或线结过大形成的异物刺激及排便、咳嗽等突然的腹压增加,使创口张力增加等原因而影响修补处创口愈合,导致阴道漏尿。预防措施为术中瘘孔游离充分,止血完善,缝合准确严密,术后防治感染及防止咳嗽等突然增加腹压的动作。若术后早期出现阴道漏尿,则可继续保留膀胱造口管或尿道留置导尿管引流,并加强抗感染措施,则尿瘘修补手术仍有愈合的可能与成功的希望。如术后1个月阴道仍漏尿不止,则说明手术没有成功。若瘘孔较术前明显缩小,漏尿症状明显减轻,并能自行排尿,则为好转。如瘘孔大小变化不大,漏尿症状同前,则为手术失败,需择期再次手术修补。
4.尿失禁 修补术后由于膀胱颈部松弛、尿道变短或内括约肌长期废用、术后功能尚未完全恢复等原因,可出现压力性尿失禁。有的术后短期内能恢复,有的需用拟交感神经药物使膀胱颈及内括约肌收缩,以控制压力性尿失禁。重者需行膀胱颈悬吊术或股薄肌移植术。如能在修补膀胱阴道瘘后,预防性地将膀胱颈悬吊、固定于耻骨骨膜上,即可防止术后压力性尿失禁的发生。