5 概述
上颌骨LeFortI型截骨前移术用于上颌骨畸形的手术矫正治疗。 上颌骨LeFortⅠ型截骨术为矫治上颌骨畸形的基本手术。在本术式的基础上,作适当的改变或辅以其他手术,可用以矫正大部分的上颔畸形。例如:作LeFortⅠ型截骨、前移及植骨术以矫治上颌骨后缩畸形,作LeFortⅠ型截骨、下移及植骨术矫正上颌骨垂直性发育不良,作LeFortⅠ型截骨、上移术用以纠正上颌骨垂直性发育过长,作上颌骨截骨、后移术矫治上颌骨前突畸形,以及利用LeFortⅠ型截骨作分块截骨以矫正后牙错 、前牙后缩、后牙过长及扭转等畸形(图10.8.1.3-1~10.8.1.3-3)。
、前牙后缩、后牙过长及扭转等畸形(图10.8.1.3-1~10.8.1.3-3)。

本节叙述LeFortⅠ型截骨、前移术。
8 术前准备
牙颌畸形的类型繁多,情况各异,畸形可能较简单,也可以很复杂。病人常有各种思想、心理状态。因此,手术前有诸多因素需要考虑,应根据具体情况作好各项准备工作。
1.与一般外科手术相同,正颌外科术前需进行详尽的病史询问、记录以及全面的体格检查,包括:全身检查和局部检查。全身检查重点注意重要脏器的情况。局部检查包括面部检查、口腔及牙模型检查和X线检查(头影测量、全口曲面断层及牙片)。综合上述结果,作出确定的诊断,并需列出“问题表”,作为制定治疗计划的根据。最后制定的治疗方案,应能够全部或大部分解决表中所列的问题。
2.确定进行正颌外科手术之前,必须作治疗效果的术前预测。最常用方法有:照片裁剪拼对,头影测量X线片描迹图裁剪拼对(剪纸外科)及牙模型外科等。后两种更为重要。通过各项术前预测,综合判断设计手术的效果,必要时可作修正。近年来,学者们已利用计算机、图形数字化仪、摄像机、扫描仪等获取、输入图像,并进行定点、测量、分析和手术模拟,以预测病人侧面的术后形态。最近,更进一步建立了计算机-辅助三维手术设计模拟系统,以及计算机辅助加工的三维头颅模型,为正颌手术的设计和预测创造更为精确的条件。
(1)头影测量X线片描迹图裁剪、拼对预测法(Cephelometric Prediction Tracing with Cutting and Piecing together):简称头影测量描迹裁剪拼对法或剪纸外科。是正颌外科术前预测的重要手段。其具体方法如下。
①在观片盒(或观片灯)上放置头影测量X线片,以透明描图纸描绘出其轨迹图,一共描绘两张图。
②取一张描绘好的轨迹图,将准备作截骨、移动的骨段剪下,例如本例拟作上颌骨LeFortⅠ型截骨、上移术。
③在另一张完整的轨迹图上放置剪下的此骨段纸片(如本例为上颌骨),使其位于预期移动的位置(如本例为上移)。
④将第一张轨迹图的剩余部分颌骨(如本例为剩余下颌骨)亦放于此完整的轨迹图上,使之与移动骨段之纸片相适应。此时即为预期的正颌手术后颌骨的大体位置。
⑤再在此骨骼外周描绘软组织轮廓,即可获得术后外形的大致情况。此为预测手术效果的主要参考依据之一。
(2)牙模型外科(Model Surgery):简称模型外科。在牙模型上(一般需上 架),模拟设计的手术,锯开模型,分块移动置于预期的位置,以粘蜡固定。观察、测量模型的变化,以判断、预测手术的效果,它是一种三维模板,而剪纸外科是三维模拟。为常用而重要的术前预测方法之一。
架),模拟设计的手术,锯开模型,分块移动置于预期的位置,以粘蜡固定。观察、测量模型的变化,以判断、预测手术的效果,它是一种三维模板,而剪纸外科是三维模拟。为常用而重要的术前预测方法之一。
①先取模,倒出牙模型,通过面弓等取得口腔的关系而转移至 架上,固定。并在模型上画出水平及垂直的参考基线。
架上,固定。并在模型上画出水平及垂直的参考基线。
②必要时在腭侧正中划出纵形基线;在两侧尖牙至尖牙、第1磨牙至第1磨牙 面间,横过腭部作基线。
面间,横过腭部作基线。
③取下单颌模型,根据手术设计用模型锯将牙模型锯开,分成计划的数块(如本例为上颌骨分块截骨术)。
④在 架上的下颌模型上,把截开的牙模型块,分别放置于预期的位置上。
架上的下颌模型上,把截开的牙模型块,分别放置于预期的位置上。
⑤各块模型分别就位后,以粘蜡将各模型块连接,并固定于 架上,此即术后的情况。观察模型上原基线位置,测量并计算其移动后的距离,可供手术设计参考。
架上,此即术后的情况。观察模型上原基线位置,测量并计算其移动后的距离,可供手术设计参考。
3.对大部分牙颌畸形需作正颌外科手术的病人,常需结合术前、术后正畸矫治,以取得理想效果。术前正畸治疗的主要内容有:矫正少数错位牙、去除 干扰或阻挡,排齐牙列,调整牙弓形态或宽度、使上下牙弓协调,以便术中能使上下牙列获得广泛的咬合接触关系;还有很重要的是去除牙的代偿、调整牙的倾斜度,以便在手术截骨后,使骨段移动至理想的位置。
干扰或阻挡,排齐牙列,调整牙弓形态或宽度、使上下牙弓协调,以便术中能使上下牙列获得广泛的咬合接触关系;还有很重要的是去除牙的代偿、调整牙的倾斜度,以便在手术截骨后,使骨段移动至理想的位置。
4.当决定手术方案后,应在已完成模型外科的模型上,制作咬合导板(合板)。若准备作上下颌骨一期同时截骨者,常需制作两个咬合导板。一为过渡性(中间)咬合导板;另一为维持性咬合导板(终导板),即术中最后戴上此导板,维持上、下颌骨的理想位置,然后作颌间固定。
5.术前数天准备好骨段的固定装置(如牙弓夹板、粘接托槽或口外固定器械等)。
6.作好口腔护理,对牙病进行治疗,必要时并作刮治。
7.准备于全麻下手术者,按全麻术前准备。估计需输血者,配血备用。
8.最后还有重要的一点为病人的思想准备,进行必要的心理咨询。应该将一切设计和最后获得的结果详细告诉病人,征求其意见,使医生和病人在主客观双方能求得统一一致。这样,既能取得病人在术后的配合,又能达到预期的效果,最终获得圆满的术后效果。否则主客观不一致,虽已取得预期手术效果,仍不能满足病人的过高的不符合实际的要求,事与愿违。
10 手术步骤
10.1 1.切口
作上颌前庭沟横形切口。在上颌自一侧第2磨牙至对侧第2磨牙区于前庭沟反折处作切口。切透骨膜至骨面(图10.8.1.3-5)。

10.2 2.显露上颌骨
以骨膜分离器于骨面上作骨膜下分离,显露上颌骨外侧壁、颧骨嵴根部,并向后潜行分离至翼上颌缝部位。但对下方(靠近牙龈方向)勿分离过多,以维持软组织附丽、保证上颌骨及上颌牙的血液供应。
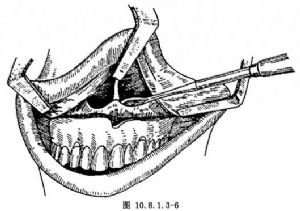
充分剥离上颌骨外侧壁后,以小骨膜分离器沿鼻底分离犁状孔及鼻中隔下份、鼻底及鼻外侧壁(图10.8.1.3-6)。
10.3 3.截断上颌骨外侧壁及内侧壁
根据X线片检查、术中观察骨面所见(可见包绕牙根的骨质呈轻微隆起),以及参考一般牙根长度的参数,估计上颌各牙根尖所在位置。在离牙根尖4~5mm之上方设计截骨线,常可钻孔作出标记(图10.8.1.3-7)。

于鼻腔外侧壁骨膜下置小骨膜分离器以保护。以钻头或来复锯截断上颌骨外侧壁,可由前方自犁状孔外侧部分、经尖牙窝、颧牙槽嵴下方,向后达翼上颌缝(图10.8.1.3-8)。亦可由后至前进行截骨。并在上述鼻腔外侧壁骨膜下所置分离器的保护下,以薄骨刀或骨锯截断上颌窦内侧壁,在后方时注意防止损伤腭大动脉。

以同法截断上颌骨的另一侧。
截骨过程中可用小纱条填塞于截骨线内以减少出血。
10.4 4.截断鼻中隔根部
于鼻底,在前鼻嵴上方、鼻中隔的根部,放置鼻中隔骨刀或峨嵋骨凿,方向与硬腭平行,轻轻凿入直至鼻中隔的后缘,将鼻中隔与上颌骨分离。凿入时,注意方向不要向上斜,避免损伤鼻黏骨膜(图10.8.1.3-9)。

10.5 5.断离上颌骨后缘
最后,在翼上颌缝处,上颌结节后方与翼板下端之间,以弧形锐利骨刀向内的方向凿入,将上颌骨与翼板分离,常可在硬腭后缘翼钩附近的腭部黏膜处放置左手示指或中指以感觉截骨的情况(图10.8.1.3-10)。凿断骨质时,应特别注意:骨刀应置于翼上颌缝的下份,凿入的方向应向内并尽量向前,切忌将骨刀以向上的方向凿入,以避免损伤翼上颌缝内的血管(如颌内动脉)。

10.6 6.向下折断上颌骨
完成各截骨步骤后,以拇指在上颌骨的前份逐渐向下施加压力而使整个上颌骨向下折断(图10.8.1.3-11)。并以手持折断的上颌骨使之充分活动。

至此,LeFortⅠ型截骨已基本完成。
10.7 7.移动上颌骨、就位及植骨
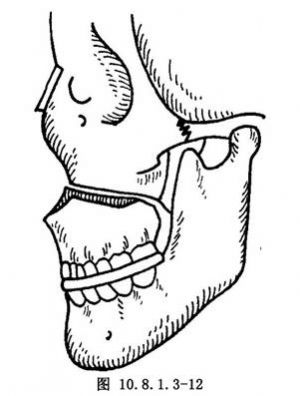
在下颌戴上预制并消毒的咬 导板。将上颌骨前移,使适合于咬合导板的咬合关系而达到预期的理想位置(图10.8.1.3-12)。利用上、下颌已事先结扎的牙弓夹板(或粘接的挂钩)作暂时性的颌间固定,以维持上颌骨的理想位置。
导板。将上颌骨前移,使适合于咬合导板的咬合关系而达到预期的理想位置(图10.8.1.3-12)。利用上、下颌已事先结扎的牙弓夹板(或粘接的挂钩)作暂时性的颌间固定,以维持上颌骨的理想位置。
若上颌骨前移后,在其后方产生的间隙较大(>0.5cm),则可植骨以消灭间隙,防止复发。常可自髂嵴取骨块,修剪成楔形,植入于间隙内,以维持上颌骨前移的位置(图10.8.1.3-13)。

10.8 8.固定上颌骨骨块
一般多作金属丝骨间结扎或钛微型接骨板坚强内固定以维持上颌骨骨块的位置、保证骨质愈合。可在骨质较厚的犁状孔边缘及颧上颌嵴部位,截骨线的两侧,以钻钻孔,穿以金属丝作骨间结扎固定。亦可用微型钛板作骨间固定。此外,尚常需作辅助固定。一般可作颧弓悬吊固定。即在颊部刺入导针穿通至口腔内,后退、引出金属丝仅至皮下而不退出皮肤外,在皮下即绕过颧弓上方经颧弓深面重新进入口腔,于是使金属丝绕过颧弓,两端在口内的金属丝与牙弓夹板结扎而起悬吊作用。亦可作眶下悬吊固定。即在眶下区向上显露至眶下缘(注意勿损伤眶下神经血管束),并沿眶底向内分离约1cm,在骨膜分离器保护下,钻孔、穿金属丝,与牙弓夹板结扎(图10.8.1.3-14),目前,坚强内固定已广泛使用,上述辅助固定已逐渐淘汰。

10.9 9.缝合切口
黏膜伤口作间断缝合。
11 术中注意要点
1.在分离翼上颌连接时,采用弧形的锐而薄的骨刀,使弧形凹面紧靠上颌结节,凿骨方向尽量向内向前,避免向上向后,可明显减少血管损伤的发生率。用骨刀分离翼上颌连接时,因器械选择不当或凿骨方向错误,可直接损伤或翼板骨折后的骨折片损伤,导致颌内动脉等大动脉破损的严重出血,应予注意防止。术中一般出血采用填塞止血法控制,有时需结扎止血,个别的需结扎颈外动脉。出血较多者,应补充血容量。
2.鼻腔侧壁切开时可用一直骨凿向后切开至第1磨牙相应区。这样可防止腭降血管被切断,而鼻腔侧壁后端的小部分骨壁可通过骨折的方式使其断离。
12 术后处理
上颌骨LeFortI型截骨前移术术后做如下处理:
正颌外科术后,采用全麻者应送至麻醉苏醒室或严密监护病室(Intensive Care Unit,ICU)严密观察,按全麻术后常规护理。特别注意保护呼吸道通畅和有无明显出血。已作颌间固定者,更应警惕发生呼吸道梗阻的可能性而予以防止。对于可能或易于发生呼吸道梗阻的病人,可使用材料质量好的导管,采用术后保留导管的方法,以保证病人安全渡过术后组织水肿高峰期,避免呼吸道梗阻的发生。
全身情况稳定后,首要的问题是维持骨段的固定,保证骨块于理想的位置上顺利愈合。作颌间固定或口外支架固定者,需经常检查观察,必要时进行调整或加固。这些外固定一般需保持2个月左右,但根据手术部位的不同(上或下颌骨)、范围的大小(全部或局部截骨)、是否已作骨间固定等情况而可将颌间或口外固定期限进行调整,目前,骨块的固定常采用钛接骨板行坚固内固定。缩短了颌间固定的时间。
由于正颌外科多有口内伤口,并常作颌间固定,因此口腔卫生的保持很重要。术后早期,多由医护人员协助清洗口腔;后期则可由病人漱口或用小牙刷自行清洗。口腔护理时,应注意避免扰动伤口或引起结扎丝松脱或移位。
防止复发、维持疗效是术后后期的重要工作。其措施主要应在手术中就开始,包括:合适并可靠的固定方法,必须保持下颌骨髁状突在关节窝内才作骨段的固定以及进行必要的辅助手术(如过大舌部分切除)等。术后的处理也很重要,包括维持固定、戴用位置保持器、矫正不良习惯(如伸舌)等。
正颌外科术后,多数病人尚需进行术后正畸监管和处理。其内容包括:协助防止复发、调整咬合、关闭间隙等以达到理想咬合关系,保持满意的咀嚼功能和外形。病人出院时就应告诉病人近期内约2周左右复诊1次,以便根据其年龄、畸形类型、手术方式等进行颌间牵引、矫治器等的指导和变换,以及选择适当的时间去除 板等,以保证良好的手术效果。
板等,以保证良好的手术效果。
13 并发症
正颌外科在术中和术后均可能出现并发症。术者应以认真负责的精神进行手术,遵守手术要求,正确、小心细致地操作,术后严密观察病情,及时处理异常情况,以防止各种并发症发生。
13.1 1.呼吸道梗阻
呼吸道急性梗阻、甚至导致窒息,是最严重的并发症。全麻苏醒期间,由于呕吐误吸、分泌物阻塞、体位不当、舌后坠、气管插管拔管后喉头水肿,以及随后的局部组织水肿,加上颌间固定等因素,可能引起呼吸道梗阻。应该采取措施,防止其发生。并严密观察病情,消除可能引起呼吸道急性梗阻的因素。如有呼吸困难的征象出现(如鼻翼煽动、三凹征等)则应及时处理,杜绝窒息并发症的发生。
13.2 2.出血
术中若误伤较大血管可致较严重出血,例如上颌骨LeFortⅠ型截骨时损伤颌内动脉或腭大动脉,下颌骨升支截骨时损伤下牙槽动脉等。因此,作LeFortⅠ型截骨时,在上颌骨后端与翼板断离的过程中,骨刀不能放置过高,凿入的方向不能向上,以防损伤颌内动脉。截断上颌窦内侧壁时,在靠近后端要注意避免损伤腭大动脉,常可采用骨刀截骨不要直达后缘而保留部分骨质以免误伤腭大动脉。待以手法和器械将上颌骨向下折断后,再作后方骨质的修整。作下颌升支矢状劈开截骨时,骨刀凿入不宜过深以免损伤下牙槽动脉,待将升支以“劈裂”的手法将升支劈开后,扳开骨片,于直视下再深入修整骨质。进行下颌升支纵形截骨(垂直或斜形截骨)时,截骨线应保持位于下颌孔后方以防损伤下牙槽动脉。
13.3 3.神经损伤
例如下颌升支矢状劈开截骨术中可能误伤下牙槽神经。截骨时的预防措施与防止损伤下牙槽动脉相同。完成截骨、移动骨段作固定时,则应注意避免下牙槽神经被骨段所压迫而导致术后神经损伤症状的出现。
13.4 4.骨段坏死
其原因多为将软组织剥离过多所致,或损伤供应血管所致。因此,在分离、显露骨面不宜范围过大,尤其是远心骨段(靠近牙龈方向的骨段)其表面软组织不应过多分离,而需尽量保留软组织附丽,以维持血液循环、保证骨质愈合。
13.5 5.损伤牙根尖及牙髓坏死
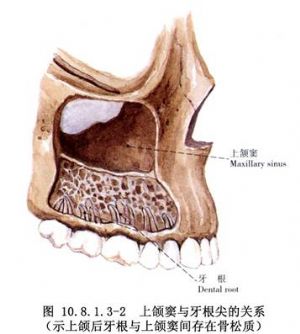
系因横型截骨线过低(太近牙切缘或 面)而致将牙根同时截断。因此,应判断牙根尖可能的位置。其方法包括:术前拍摄牙X线片检测牙根所在位置及长度,参考一般正常牙根长度的数据,术中观察可见牙根包绕的牙槽骨呈轻度隆起等。估计牙根长度、牙根尖所在位置后,在牙根尖的远心方向4~5mm(上颌骨在上颌牙根尖上方、下颌骨在下颌牙根尖的下方)设计横形截骨线。
面)而致将牙根同时截断。因此,应判断牙根尖可能的位置。其方法包括:术前拍摄牙X线片检测牙根所在位置及长度,参考一般正常牙根长度的数据,术中观察可见牙根包绕的牙槽骨呈轻度隆起等。估计牙根长度、牙根尖所在位置后,在牙根尖的远心方向4~5mm(上颌骨在上颌牙根尖上方、下颌骨在下颌牙根尖的下方)设计横形截骨线。
13.6 6.骨不连接或骨质愈合不良
主要为固定不佳所致,骨段断面接触不足、血循供应不良也有影响。因此,术中、术后一定要保证骨质的良好固定。一般多采用骨间固定(结扎固定或微型钢板坚强内固定),并辅以颌间固定、悬吊固定、口外支架固定等。此外,截骨设计应考虑尽量增大骨段(块)连接时的接触创面,术中要防止过分剥离软组织附丽等。
