3 概述
一眼穿通性外伤或内眼手术后,在呈现慢性或亚急性非坏死性肉芽肿性葡萄膜炎症的过程中,健眼继发同样的炎症者,称为交感性眼炎(sympathetic ophthalmia)。外伤眼称刺激眼(exciting eye),非外伤眼称交感(sympathizing eye),交感性眼炎为其总称。交感性眼炎的发病率,占眼球穿孔伤的1.2%。
角巩膜缘或睫状体部巩膜的穿通伤,导致虹膜特别是睫状体组织破坏者;外伤处有虹膜、睫状体、晶状体、玻璃体等嵌顿,以致创口愈合不良者;眼球内有异物存留者,均易引起交感性眼炎。伤后如有化脓性感染,则极少发生。
眼球穿透伤后与交感性眼炎发生的相隔时间,文献报道虽有短至7天、长达50年者,但皆属罕见。绝大多数在2周~1年发病,2~8周被视为最危险的阶段。
交感性眼炎的并发症主要与炎症受累的部位和炎症的严重程度、持续时间、复发等有密切的关系。前葡萄膜炎通常引起并发性白内障、继发性青光眼,而眼后段炎症则可引起视网膜下新生血管、脉络膜视网膜瘢痕形成、黄斑水肿和视网膜脱离。复发性炎症和慢性炎症易引起上述并发症。
交感性眼炎一经确定,立即按葡萄膜炎处理。采用糖皮质激素全身及局部治疗,伤后不足2周发病者,应加用广谱抗生素以防感染。刺激眼经过早期积极治疗,视力已完全丧失者应早期摘除。若有恢复视力的可能者,仍应积极搭救双眼。一般应随诊3年。其间要每年随访一次。
8 流行病学
有关交感性眼炎的发病率和患病率目前尚不清楚,文献报道的结果多是眼球穿透伤或内眼手术患者中发生此病的比例,不是真正意义上的发病率或患病率。
19世纪美国国内战争期间,眼球穿透伤后交感性眼炎的发生率为3.4%~16%;德法战争中,眼球穿透伤后交感性眼炎的发生率为50%~56%;第一次世界大战中,其发生率为0.02%~0.125%;第二次世界大战中其发生率为0.3%;但在朝鲜战争和越南战争中报道的3200例和119例眼球穿透伤中无一例发生交感性眼炎。
据国外的统计,眼球穿透伤后交感性眼炎发生率为0.28%~1.9%,内眼手术后此病发生率为0.007%~0.05%;据国内的报道,眼球穿透伤后此病发生率为0.23%~0.329%,内眼手术后其发生率为0.02%。
多种内眼手术均可诱发交感性眼炎(表1),但最常见的为白内障摘除手术、视网膜复位手术和青光眼滤过手术。

交感性眼炎患者多见于男性,此可能与男性易于发生眼球穿透伤有关。在内眼手术后交感性眼炎患者中,女性所占的比例高于男性,此结果可说明此病的发生并无明显的性别差异。
已经发现多种因素与交感性眼炎的发生有关,如累及睫状体的眼球穿透伤、伤口处理不及时、内眼手术的类型等对其发生都有一定的影响(表2)。

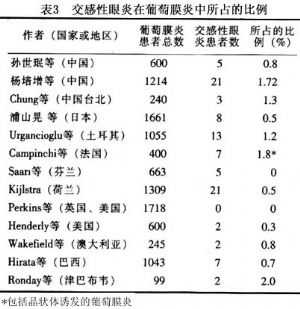
交感性眼炎是一种比较少见的葡萄膜炎类型,其在葡萄膜炎中所占的比例,在不同国家和地区有一定的差别,最低者为0,最高者为2.0%(表3)。
9 交感性眼炎的病因
90%以上由穿通伤及内眼手术引起,少数见于眼内恶性黑色素瘤组织坏死、角膜溃疡穿孔、睫状体冷凝或光凝等。现认为交感性眼炎的发病与免疫因素有关。即有感染和自本免疫两种学说。
9.1 感染学说
穿孔性外伤后,细菌感染经血行或视交叉脑脊液而从一眼转至另一眼,但未能找到确切的病原体。
9.2 免疫学说
10 发病机制
对交感性眼炎的发病机制目前尚无统一的认识。主要有自身免疫、病毒感染或两者结合3种学说。
10.1 自身免疫说
有研究认为交感性眼炎是由葡萄膜黑色素细胞的色素蛋白或细胞的某一其他成分,引发的一种迟发型超敏反应。葡萄膜色素为隐蔽性抗原,由于外伤等原因破坏了葡萄膜正常结构,淋巴系统介入,激惹免疫活性细胞,产生细胞免疫反应。动物实验证明,视网膜色素上皮和纯化了的视网膜可溶性抗原(soluble antigen)也能激发与人眼相同的葡萄膜炎症。本病有免疫遗传背景,患者HLA-DR4,HLA-DRW53的检出率显著高于其他人群。
10.2 病毒感染与病毒-自身免疫
尽管近年来多数学者倾向于自身免疫学说,但还不能排除病毒感染及其所产生作用的可能。Ikui等用电子显微镜观察了100例交感性眼炎标本,在上皮样细胞内找到了病毒样颗粒,推测系嗜色素病毒,有侵犯葡萄膜的特性。Hager认为交感性眼炎与Vogt-小柳-原田综合征为同一种病毒引起,仅是感染途径不同而已。病毒损害了葡萄膜色素细胞,色素游离并经巨噬细胞处理后激活了T淋巴细胞,成为抗原,进一步形成抗原-抗体反应,从而影响全部含有色素的器官,如内耳迷路、皮肤、毛发等。所以这种感染因素,至少起到了免疫佐剂作用。
11 交感性眼炎的临床表现
11.1 按刺激眼和交感眼分
交感性眼炎在外伤后的潜伏时间,短者几小时,长者可达40年以上,90%发生在1年以内,最危险的时间最受伤后4~8周。特别是伤及睫状体或伤口内有葡萄膜嵌顿,或眼内有异物更容易发生。
11.1.1 (1)刺激眼
眼球受伤后伤口愈合不良,或愈合后炎症持续不退,顽固性睫状充血,同时出现急性刺激症状,眼底后极部水肿,视盘充血,角膜后有羊脂状KP,房水混浊,虹膜变厚发暗。
11.1.2 (2)交感眼
起初有轻微的自觉症状,眼痛、畏光、流泪、视力模糊,刺激症状逐渐明显,轻度睫状充血,房水混浊,细小KP,随着病情发展出现成形性炎症反应,虹膜纹理不清,瞳孔缩小而虹膜后粘连,瞳孔缘结节、瞳孔闭锁,玻璃体混浊,视乳头充血、水肿。周边部脉络膜可见细小黄白色类似玻璃膜疣样病灶,逐渐融合扩大,并散布到整个脉络膜,恢复期后眼底遗留色素沉着,色素脱色和色素紊乱,眼底可能出现晚霞样“夕阳红”。
外伤后,伤眼的葡萄膜炎症持续或加重,或静止后又复发。经一潜伏期后,另侧即健眼也出现同样性质的炎症,要考虑交感性眼炎。
11.2 按交感眼炎症的始发部位分
按照交感眼炎症的始发部位,大体上可分为眼球前段和后段2种临床表现。
11.3 眼球前段炎症
炎症开始于前段者,表现为严重或比较严重的畏光、流泪、视力模糊、睫状充血、睫状区触痛、羊脂状KP、Tyndall现象、虹膜纹理消失、瞳孔缩小等虹膜睫状体炎的症状和体征。如不及时治疗或治疗无效时,可发生虹膜后粘连、瞳孔闭锁或膜闭,甚至在虹膜面及膜闭处出现新生血管。
11.4 眼球后段炎症
炎症始于后段者,患者主诉视力显著下降,伴闪光感、小视或视物变形。眼前段无明显改变,或仅见少数灰白色KP、Tyndall现象弱阳性。玻璃体有程度不等的尘埃状灰白色混浊。
眼底镜下常见两种不同改变,即交感性播散性脉络膜视网膜炎和交感性渗出性脉络膜视网膜炎。
11.4.1 (1)交感性播散性脉络膜视网膜炎(sympathetic disseminated choroidoretinitis)
眼底赤道部附近有散在的圆形黄白色渗出斑点,大于玻璃疣,但不超过视网膜中央静脉一级分支管径的2倍,其表面及周围视网膜无明显异常。渗出斑点在2~3周可自行消失,新的斑点不断出现。消失过程中,边缘往往能见色素晕轮,中心可有色素小点。
在黄白色斑点处,FFA造影早期为弱荧光,随后荧光渗漏而呈强荧光斑,晚期荧光斑持续存在,提示组织着色。渗出斑点消失后病变处透见荧光,色素沉着处为荧光遮蔽。
11.4.2 (2)交感性渗出性脉络膜视网膜炎(sympathetic exudative choroidoretinitis)
最初黄斑中心反射消失,视网膜灰白色水肿、混浊或有放射状皱褶。继而水肿范围迅速扩大,边缘处可有黄白色大小不一的渗出病灶。视盘充血,视网膜血管尤其静脉充盈迂曲。短期内炎症进入高峰,视网膜全部水肿,失去固有透明性而成灰白色。眼底下方可见视网膜脱离,严重者呈半球状隆起,无裂孔,即渗出性脱离。随着炎症逐渐减退,视网膜下渗液逐渐吸收,脱离自行复位,遗留黄白线状瘢痕或不留任何痕迹。视网膜水肿消失后,黄斑有细小色素斑点,眼底其他部分可见散在的形态不同、大小不一的色素沉着及脱色斑,其位置相当于炎症高峰期的脉络膜渗出病灶处。重症病例,由于色素上皮层及脉络膜内色素被破坏,使整个眼底呈夕阳西下时的红色,称晚霞样眼底。
FFA背景荧光期就能见到包括视盘周围在内的眼底后极部散在荧光渗漏点,迅速扩大增强,融合成大片强荧光。如有渗出性视网膜脱离者,染料进入渗出液,整个脱离区呈强荧光。炎症消退后,FFA为斑块状透见荧光及色素堆积处的荧光遮蔽。
交感性眼炎不论其炎症始发于眼球前节或后节,最后势必互相波及,仅严重程度有所不同而已。实际上,一开始前后节同时发病者并非少有,只因前节炎症使眼底无法窥见。
12 交感性眼炎的并发症
交感性眼炎的并发症主要与炎症受累的部位和炎症的严重程度、持续时间、复发等有密切的关系。前葡萄膜炎通常引起并发性白内障、继发性青光眼,而眼后段炎症则可引起视网膜下新生血管、脉络膜视网膜瘢痕形成、黄斑水肿和视网膜脱离。复发性炎症和慢性炎症易引起上述并发症。
13 实验室检查
组织病理学检查:刺激眼与交感眼的病理组织检查,除刺激眼有外伤性改变外,其余完全相同,均具有肉芽肿性葡萄膜炎的特征。整个葡萄膜组织因炎症细胞浸润而增厚,尤以脉络膜为显著,厚度可达正常的2~3倍乃至5~6倍。全葡萄膜有淋巴细胞、上皮样细胞及Langerhans巨细胞浸润。脉络膜病变始于大血管层,在血管周围出现淋巴细胞浸润,逐渐形成典型结节。结节中心为上皮样细胞及巨细胞,周围为淋巴细胞,有些还能见到浆细胞,很像结核结节。但本病结节中巨细胞吞噬色素现象明显,而且不存在或极少酪样坏死。脉络膜毛细血管层因缺乏色素,所以较少受到侵犯,而在病变发展至一定程度时也难免波及,覆盖其上的视网膜色素上皮层有局限性增生,呈扁平疣状或结节状隆起,色素细胞增大成梭形,杂有上皮样细胞和巨细胞,称为Dalen-Fuchs结节。此种结节并非交感性眼炎所特有,在Vogt-小柳-原田综合征中也存在。视网膜静脉周围亦有淋巴细胞、上皮样细胞浸润,即交感性血管周围炎。炎症早期,虹膜病变以后层为主,因此容易发生后粘连。以后细胞浸润加剧,组织结节状肥厚,才使表面凹凸不平。睫状体炎症先起于血管层,有时也能见到Dalen-Fuchs结节。结节是由视网膜色素上皮细胞转化、增生而成。
14 辅助检查
眼底检查在受伤眼或非手术眼出现Dalen-Fuchs结节及晚霞状眼底改变最有意义。
14.1 荧光素眼底血管造影检查
荧光素眼底血管造影检查对诊断有一定的帮助。交感性眼炎的急性期最常见和最典型的表现为静脉期在视网膜色素上皮水平出现多发性强荧光点状渗漏,在后期这些强荧光点可融合成片状强荧光(图1),在炎症严重的患者可形成类湖状改变。在疾病的慢性期或反复发作的葡萄膜炎患者,最常见的改变为造影早期出现多发性弱荧光区,后期染色,此种荧光改变的部位与临床上所见的Dalen-Fuchs结节的分布相一致。另外一个常见的表现是视盘在早期可表现为荧光渗漏。在一些患者尚可发现视网膜血管荧光素渗漏、血管壁染色等改变。
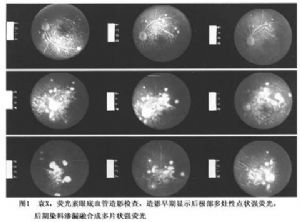
吲哚青绿血管造影检查对诊断也有一定帮助。在疾病的活动期,可发现多发性弱荧光暗区,但分布不像Vogt-小柳原田病的弱荧光暗区那么规则。在复发性或慢性炎症的患者,可看到与检眼镜下所见Dalen-Fuchs结节相对应的弱荧光暗区。
14.2 B型超声波检查
15 交感性眼炎的诊断
有眼球穿通伤史,及双眼炎症反应。当交感眼出现KP前房和前部玻璃体有浮游物和闪辉时,即可考虑交感性眼炎的发生。把已经失明的刺激眼摘除后可作病理学检查进一步确诊。严格地说,交感性眼炎最确切的诊断必须有病理组织学依据。但本病是一种能导致双目失明的严重眼病,为了及时抢救,早期诊断非常重要,不能因等待病理检查结果而贻误治疗。另外,当刺激眼仍保留一定视力时也不能贸然摘除眼球。所以当穿通性外伤眼炎症持续存在,健眼一旦有畏光、流泪、视疲劳等症状时,应立即予以检查。如裂隙灯显微镜及检眼镜下无任何阳性体征者,为交感性刺激,无特殊病理意义,但也应每天或每天数次进行复查,特别是伤后8周之内,更需高度警惕发生交感性眼炎。反之,如发现有前段或后段葡萄膜炎症体征者,即可作出交感性眼炎的临床诊断。
16 鉴别诊断
2.排除晶体性葡萄膜炎、葡萄膜大脑炎(VKH):它们有难以鉴别的共同点,也各有特点。
3.与白塞氏综合征(Behcet病)相鉴别。
4.与晶状体过敏性眼炎相鉴别:晶状体过敏性眼炎(phacoallergic ophthalmia)多见于白内障手术或晶状体遭受外伤囊膜破裂后,部分病例可引发另眼葡萄膜炎,与本病极易混淆。但前者在另眼发生炎症时,手术眼的炎症已完全或基本静止,而交感性眼炎则相反,未受伤眼(交感眼)的炎症是在外伤眼(刺激眼)炎症持续或加剧时发生;此外,晶状体过敏性眼炎是对晶状体蛋白产生过敏,眼内可见晶状体物残留。尽管如此,两者的鉴别不仅在临床上非常困难,病理组织学上也不易区分。例如有些标本中既能见到交感性眼炎的肉芽肿性葡萄膜炎的典型改变,又能见到晶状体过敏性眼炎的围绕晶状体皮质的肉芽肿性炎症。曾提出过晶状体蛋白反应能诱发交感性眼炎,推测晶状体蛋白与视网膜有共同抗原性。
17 交感性眼炎的治疗
交感性眼炎一经确定,立即按葡萄膜炎处理。采用糖皮质激素全身及局部治疗,伤后不足2周发病者,应加用广谱抗生素以防感染。
治疗开始,采用大剂量糖皮质激素治疗,如甲泼尼龙500mg或地塞米松10mg加入生理盐水500ml中静脉点滴注射,1~2次/d;刺激眼与交感眼球后注射甲泼尼龙20mg或地塞米松2.5mg,每天或隔天1次,连续3~5次。同时内服环磷酰胺50mg,3次/d,或环孢素A 10mg/(kg·d)。务使炎症在短期内获得控制。
炎症控制后,停止以上措施,改用泼尼松(prednisone)30~40mg于每晨8时前顿服。以后视炎症消退情况递减渐停。
按照常规,在应用糖皮质激素时,内服氯化钾(300mg/d),低盐饮食。在应用环磷酰胺、环孢素A等免疫抑制药时,当注意血象及肝、肾功能。
无论眼前段有无炎症,扩瞳药及糖皮质激素类点眼药总是需要的。尤其是前段炎症严重者,就诊之初一定要保持瞳孔充分扩大,但在以后可改用弱扩瞳药,使虹膜有弛、缩余地。此外,吲哚美辛等抑制前列腺素E活性剂,维生素C、E等羟基清除剂亦可起辅助治疗作用。
刺激眼经过早期积极治疗,视力已完全丧失者应早期摘除。若有恢复视力的可能者,仍应积极搭救双眼。
一般应随诊3年。其间要每年随访一次。
18 预后
交感性眼炎的自然恢复是罕见的,如治疗不及时和治疗不规范,大多数患者表现为复发性慢性葡萄膜炎。炎症每复发1次,对眼组织损害即加重1次,并且此种慢性炎症常导致并发症如并发性白内障、继发性青光眼、慢性黄斑囊样水肿等,从而影响患者的视力预后。在糖皮质激素应用之前,仅有45%的患者能够保留有用的视力。近年来,随着糖皮质激素和其他免疫抑制药的合理应用,约75%的患者视力可达0.5以上,但最重要的是及时使用有效的免疫抑制药和给予规范的治疗方案,彻底控制炎症反应,避免并发症的发生。
19 交感性眼炎的预防
交感性眼炎的发生有很多诱发因素,采用合理的预防措施可以降低此病的发生率。目前采用的预防措施主要有以下几个方面。
19.1 摘除受伤眼
有关摘除受伤眼在预防交感性眼炎发生中的作用仍有很大争议。文献中的报道多是非随机的未对照性研究,所得出的结论尚令人难以信服。目前的观点大致有以下几种:
(1)在受伤后2天内(48h)摘除受伤眼可能有预防作用(表4)。持此种观点的学者虽然尚不能提出令人信服的证据,但是它似乎是合理的。但也有人指出,眼球内容物剜除术似乎对此病无预防作用。

(3)交感性眼炎发生后2周内摘除受伤眼对交感眼的发生无预防作用,但可能对视力预后有帮助。
(4)在交感性眼炎发生后摘除受伤眼可能使交感眼的葡萄膜炎加重。
(5)在交感性眼炎发生后摘除受伤眼对交感眼的葡萄膜炎无任何影响。
一般认为,对于眼球穿透伤后已无希望恢复视力和外观的眼球应立即摘除,对于那些受伤后葡萄膜炎反复发作,且视力下降为无光感者也应摘除受伤眼球,对仍有一定视力(包括光定位良好)的患者,不论是否有交感性眼炎的发生都应尽量保存眼球。目前的药物治疗通常可使患者的炎症得以完全控制,炎症控制后患者的视力通常可得到一定的恢复,或炎症控制后对并发症(如白内障等)进行手术治疗有望使视力得到一定的改善。
19.2 及时正确处理伤口
眼球穿透伤后应及时清创缝合,虹膜睫状体的伤口嵌顿是诱发交感性眼炎的一个重要因素,所以清创缝合时应注意避免眼内组织嵌顿于伤口。此外还应尽可能在显微镜下缝合伤口,避免过多的组织损伤。伤口污染和感染可能通过佐剂的作用诱发免疫反应,是交感性眼炎发生的一个诱发因素,因此清创缝合后应全身使用广谱抗生素和糖皮质激素,减少伤后感染的机会和减轻组织炎症反应。
19.3 尽可能避免在同一眼反复进行内眼手术
由于反复的内眼手术(如多次进行视网膜复位术)可能导致交感性眼炎的发生。所以,对无恢复视力可能性或可能性很小的内眼手术应尽可能避免重复进行,确有必要进行此种手术时,应术前和术后给予糖皮质激素治疗,必要时可联合其他免疫抑制药治疗。