8 麻醉和体位
一般采用局部浸润麻醉。但是,当腺体与周围组织粘连较重时,术中可静脉点滴适量度冷丁(成人可给予50mg度冷丁)。手术体位应取仰卧位,肩部下方垫以小枕,头稍后仰并偏向健侧。如此,颌下区即可获得良好的暴露。
9 手术步骤
9.1 1.切口
距下颌骨下缘1.5~2cm处,自下颌角下方向前作一长约6cm的弧形切口(图10.5.2.2-1)。
9.2 2.显露颌下腺
沿切口切开皮肤、皮下组织、颈阔肌及颈深筋膜,即可显露颌下腺。
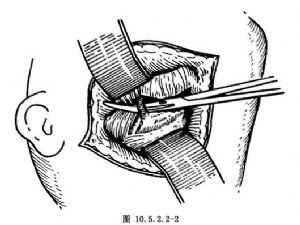
9.3 3.显露动、静脉
沿颈深筋膜深面自下而上行钝性分离,直达下颌骨下缘,继而紧贴颌下腺上缘和下颌骨下缘内侧面作钝性分离,寻找颌外动脉和面前静脉(图10.5.2.2-2~10.5.2.2-5),分别将其钳夹、切断并作双重结扎。接着,用手指在颌下腺上份与下颌骨内侧面之间行钝性分离,并向下推压颌下腺,使颌下腺上份游离。

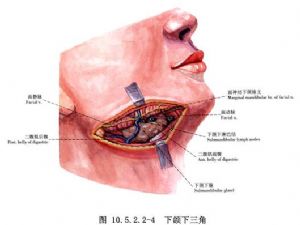

9.4 4.游离颌下腺浅部
沿腺体表面向下方作钝性分离,结扎面前静脉近心端,将颌下腺下缘从二腹肌浅面分离出来(图10.5.2.2-6A);继而分离腺体前部,使其与下颌舌骨肌浅面分离;然后仔细分离腺体的后部,再将腺体向前牵开,接着在腺体后上深面与二腹肌后腹前缘之间细心分离,找出颌外动脉近心端,在靠近腺体处将其钳夹、切断并作双重结扎(其中一道为贯穿缝扎)(图10.5.2.2-6B)。

9.5 5.游离颌下腺深部
将下颌舌骨肌后缘向前拉开,同时将腺体牵向后下方,即可暴露颌下腺深部。继而用血管钳小心地作钝性分离,显露颌下腺导管、舌神经和颌下神经节。剪断颌下神经节通向颌下腺的分泌支,即可推开舌神经,然后在靠近口底处将颌下腺导管钳夹、切断并结扎。至此,颌下腺完全游离,即可取出(图10.5.2.2-7)。

9.6 6.缝合切口
用生理盐水冲洗创口并彻底止血后,用丝线逐层缝合颈阔肌、皮下组织和皮肤。放置半片橡皮管引流(图10.5.2.2-8)。最后,颌下区加压包扎。或放置负压引流管以消灭无效腔。

10 术中注意要点
1.防止损伤面神经下颌缘支 为避免下颌缘支损伤,需采取如下预防措施:①切口设计时,应距下颌骨下缘1.5~2cm;②向上翻瓣时,应在颈深筋膜深面剥离,直达下颌骨下缘;③寻找颌外动脉和面前静脉时,应紧贴颌下腺上缘和下颌骨下缘内侧面作钝性分离,觅见此两根血管后,分别钳夹、剪断和结扎。此外,尚可首先显露并保护下颌缘支,继而在明视下结扎此两根血管。
2.防止损伤舌神经 为避免损伤舌神经,分离颌下腺深份时,应特别仔细,尤其是当腺体与周围组织粘连时,更应小心从事。同时,需准确鉴别舌神经与颌下腺导管。一般,舌神经呈黄白色,有光泽,较粗,自后上方向前下方走行,绕过颌下腺导管后再转后前内方,并有纤维状组织与颌下腺相连。舌神经的这些特点可资鉴别。此外,当颌下腺被牵向后下方时,腺体上方的舌神经也受牵拉,向下方移位,容易被误伤,亦应注意。
3.防止血管断端滑脱 为防止血管断端滑脱,导致术中或术后大出血,在剪断、结扎颌外动脉和面前静脉时,断端应作双重结扎,特别是切断颌外动脉近心段时,应先结扎后剪断,近心断端再结扎一道并作贯穿缝扎。
4.防止穿通口腔 分离颌下腺深份和导管时,应在明视下仔细分离,以防穿通口腔。一旦与口腔相通,应缝合口腔黏膜与黏膜下层,冲洗创腔后分层缝合伤口。