7 概述
长骨干骨折不愈合的治疗,其方法有植骨术、内固定术、骨外固定术、带肌蒂植骨术、带血管的骨块或骨膜移植术等。此外,电刺激治疗骨折不愈合也有促进骨愈合的效果,其成功率为80%~85%。手术方法选择并无肯定的规定,但必须考虑骨折不愈合的类型,局部软组织条件,先前已接受过的治疗,以及是否存在感染或曾合并过感染等。如患肢伴有明显短缩,则须同时延长肢体,以改善下肢行走功能。
手术治疗骨折不愈合时,一般认为切除断端间纤维瘢痕组织,修整骨折端和凿通闭锁的髓腔,有利于骨折端的血运重建和骨愈合。由于对生物力学作用因素促进骨愈合的了解日益增多,近年来许多临床观察证明,硬化的骨折端不是死骨,而是不愈合骨折的增生反应性类型,这类不愈合骨折无需切除硬化的骨端及断端间纤维组织,也不必植骨,而仅以坚固的内固定或骨外固定,即可使骨断端间骨不连组织迅速转化成骨组织,不愈合的骨折转变为愈合。因此,这些学者不主张把重新修整骨端和植骨作为治疗不愈合骨折的常规手术程序,而是强调骨断端牢稳固定和骨断端轴向挤压应力刺激作为保证骨愈合的主要条件。
植骨术仍是常被选用来作为促进骨愈合的较为可靠的方法。无反应性萎缩型不愈合骨折,骨断端除需稳固的固定外,一般仍主张施行皮质骨剥离术(decortication)及植骨。切除硬化骨折端将造成骨折端间隙或缺损,也常需用嵌入植骨来保持骨折端的连续性和弥补因切除骨质所造成的肢体短缩。自体松质骨移植的成骨效果最好,也可适当加用皮质骨以增加支持力。自体骨不足时可用同种异体骨。单纯的同种异体骨移植由于免疫排斥反应,目前仍有20%的失败率,异体骨加自体红骨髓和(或)骨形态生成蛋白(BMP)复合移植,可提高同种异体骨移植的成功率,这主要用于治疗骨缺损。治疗已经肯定不愈合的骨折常用的植骨方式是骨折端周围植骨和广泛的骨皮质剥离术,以及上盖植骨术、嵌入植骨术与滑行植骨术。
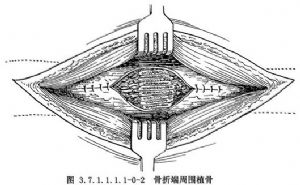
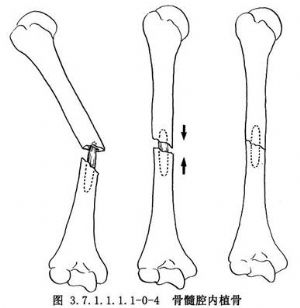
皮质骨剥离术系Judet所倡导,其方法是切口直达骨质,在骨膜下凿去薄层骨片,但必须保持骨片与周围软组织的血运联系。皮质骨剥离范围占骨周径1/2~2/3(图3.7.1.1.1.1-0-1)。两骨折端均须做皮质骨剥离,并使骨与其外覆盖的软组织之间形成袋状,以便同时做骨折端周围植骨(phemister bone graft)(图3.7.1.1.1.1-0-2)。但在对位对线较好,纤维瘢痕可维持骨折端稳定时,通常是将细条形松质骨置于骨折端瘢痕周围。对切除整新骨端而形成断端间隙或缺损者,须用松质骨嵌入移植,以免丧失肢体长度。滑行植骨(sliding bone graft)亦称倒置植骨,方法是在骨折端两侧切取不等长的长方形骨条,其宽度不超过骨干周径的1/3。将条状骨倒置,使较长的骨块骑跨骨折端两侧(图3.7.1.1.1.1-0-3)。髓腔内植骨(medullary bone graft)(图3.7.1.1.1.1-0-4)是用一侧带皮质的柱状骨块插入骨折端两侧髓腔内,有加强固定稳定性和促进成骨的双重效果。长骨干不愈合骨折用单纯植骨术治疗的适应证很少,一般都需同时使用坚固的内固定或外固定,为骨愈合提供生物学和力学两方面条件。


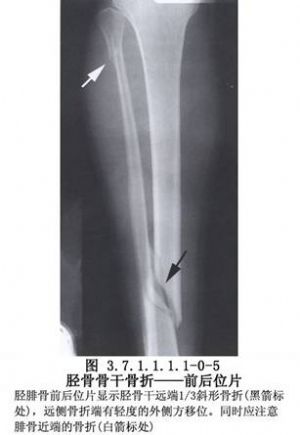
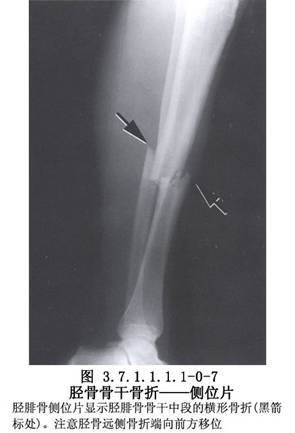
胫骨干骨折不愈合有多种手术治疗方法,需要根据骨折不愈合的类型、骨折对位对线及软组织情况予以选择。但要注意尽量选用方法较简单,创伤小和局部血循环破坏少的手术。胫骨干骨折影像表现及解剖见下图(图3.7.1.1.1.1-0-5~3.7.1.1.1.1-0-8)。


上盖植骨术是不用内固定的一种手术,主要适用于骨折端位置满意而假关节活动度小者(图3.7.1.1.1.1-1,3.7.1.1.1.1-2)。


9 手术步骤
9.1 1.截断腓骨
以错位愈合处为中心,或在小腿中下段前外侧,做长4~5cm切口。从比目鱼肌和腓骨长、短肌之间显露腓骨,截断与切除腓骨1~2cm,以消除不利于胫骨愈合的支撑作用。
9.2 2.显露胫骨断端
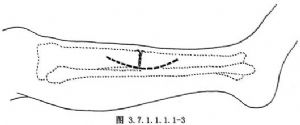
以胫骨不愈合处为中心,用弧行或纵行切口显露骨断端(图3.7.1.1.1.1-3)。切开两侧骨端骨膜,但不要广泛剥离,一般以不超过胫骨周径的一半为宜。注意保护周围软组织和骨膜的血管。
9.3 3.骨面的处理
用骨刀凿去骨面高凸部分和一薄层骨皮质。骨折两端骨面修整长度约10cm,以利平整贴放植骨。不切除骨断端间的纤维性和软骨骨痂。
9.4 4.植骨
从髂骨或胫骨切取长方形骨板,修整使之能平整服贴放在已凿去薄层皮质骨的胫骨受骨区面上。用持骨钳夹住骨折上下端与骨块,用骨钻钻通植骨块和胫骨两侧骨皮质,然后再用4~6枚螺钉固定,紧密植入大量松质骨(图3.7.1.1.1.1-4)。
