7 概述
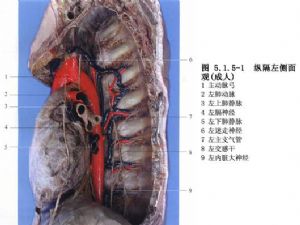
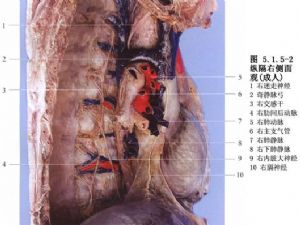
纵隔镜检查术最初是用于肺癌的临床分期,该检查在纵隔肿物和淋巴结活检方面同样具有价值,可以确诊如结节病、纵隔淋巴结核、淋巴瘤和某些纵隔肿瘤等。纵隔内脏器的解剖关系如图5.1.5-1,5.1.5-2。
10 麻醉和体位
(1)局麻:用0.5%~1%的普鲁卡因20~30ml浸润纵隔。检查过程中头部覆盖消毒巾,若患者通气受到影响,可用麻醉科的钢丝面罩护盖口鼻部,并在鼻旁置输氧管。检查过程中应有麻醉医师在场,有心血管疾患或一般情况差者,应行心电监护,并准备好气管插管等急救措施。
(2)全身麻醉:单腔气管插管全身麻醉,可使检查安全性提高,减少了因检查所致的痛苦,患者放松后便于纵隔镜检查的操作,如果发生气胸等并发症时也便于处理。
2.体位 患者仰卧,头偏向侧方,肩部垫支撑物,头后仰,使颈部完全伸展,这样有助于将气管向上牵拉。一般成人在颈部仰伸位时,气管隆嵴上提,距离胸骨切迹仅5~6cm。手术应取10°~15°头高脚低位,以减少手术野静脉淤血。手术野皮肤消毒范围:上至下颌骨下缘,下至剑突平面,侧面到两侧肩关节及腋前线。术者首先站在患者左侧,以便右手示指分离和探查,待放入纵隔镜时,术者应位于患者头部正上方。
11 手术步骤
11.1 1.切口及纵隔分离
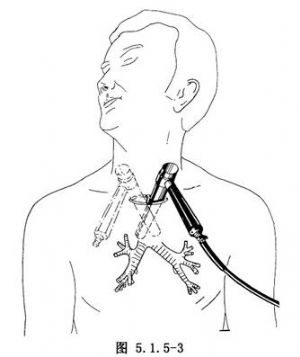
切口位于胸骨切迹上方1~2cm水平,为3~4cm的颈部横切口(图5.1.5-3)。
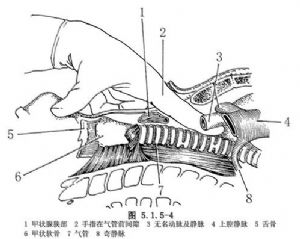
切开皮肤,皮下组织,颈阔肌浅层,沿中线逐层分离,分开颈前肌群直达气管前筋膜。此处如遇甲状腺下静脉血管出血,可予结扎切断之。显露并打开气管前筋膜,气管和气管前筋膜之间为一疏松的气管前间隙,用示指在此间隙内向下分离出血较少,且容易分离(图5.1.5-4)。要将气管前和气管两侧充分的钝性分离,至接近隆嵴处,有时示指可扪及气管的分叉。先用手指探查,无名动脉就在胸骨柄的后方,可明确扪及其搏动,再向下可扪及主动脉弓上缘,如触到肿大的淋巴结或肿物,先辨明其部位,注意与大血管的关系,也可用手指将淋巴结作钝性分离。
11.2 2.纵隔镜下探查及活检
用手指在切口处引导,将纵隔镜小心插入已分离出的这个纵隔潜在的通道,将镜管沿着气管前壁向下送入,纵隔镜不要插入未经手指分离和探查过的区域。此时可用金属吸引器头或银夹钳来分离手指不能到达或不能分开的部位,通常需要打开一较硬的筋膜层,才能探到隆嵴下区域。待找到需活检的淋巴结或肿物后,用吸引器头钝性分离淋巴结与周围的粘连,如肿物与周围粘连紧密可用银夹钳锐性分离,不需要将淋巴结完全分开整个切除,一般显露出1/3~2/3的淋巴结后就可对其进行活检。
11.3 3.活检及止血
在活检之前若无十分把握除外血管结构,最好先用长针对要取材的部位进行穿刺,待除外血管后再行钳夹。如淋巴结较小或较硬,则用小号的活检钳夹取,如担心取材不够,可重复钳取。如肿块较大,分离足够充分,且组织较脆,亦可用海绵钳抓取活检。一般纵隔镜下直视到的淋巴结,其取材活检的准确率可达到100%。标准经颈纵隔镜可活检到的纵隔淋巴结为2R、2L、4R、4L及7组前区的淋巴结。对于分离或活检时小血管的出血,可用电刀接触吸引器,再用吸引器远端的金属头电凝止血,或用银夹止血。对于创面的渗血可用止血纱布或明胶海绵填塞止血。
11.4 4.缝合
待探查活检完毕,观察到无明显的出血,就可拔除纵隔镜管。创面及切口用生理盐水适量冲洗,一般不安放纵隔引流管,分层缝合肌肉、皮下组织和皮肤。为了避免切口及纵隔感染,可预防性使用2~3d抗生素。