2 别名
喙突移植颞下颌关节重建术;reconstruction of TMJ with coronoid process graft
5 适应症
喙突移植颞下颌关节再建术适用于颞下颌关节骨性强直。
8 麻醉和体位
同高位颞下颌关节成形术,手术体位可将肩垫高,以便更好地显露升支。
1.病变局限的成年病人,可选用局麻。
2.病变广泛或儿童病人,宜用全麻,采用清醒鼻腔盲探插管,并作好气管造口准备。
3.仰卧位,头偏向对侧。
9 颞下颌关节手术径路
进入颞下颌关节手术途径有许多种,但基本手术进路有耳前、耳后、耳周、口内和颌下切口。理想的切口要求显露充分,不损伤面神经,并最少损害容貌。术者必须熟悉解剖,了解每一切口的特点,根据病变的性质、范围和手术类型作出选择。
(1)耳前切口:耳前切口是暴露颞下颌关节的主要途径,接近髁状突,易于进入和直接暴露关节,特别对关节外侧面和前面的显露较好,是最常用的一种切口。缺点是解剖路线通过富于血管及面神经分布区,影响手术野的暴露,且有损伤面神经颞支及颧支的危险。另外遗留耳前瘢痕,对面容有一定的影响。耳前切口形式有各种变异,但基本皮肤切口都位于关节后耳面皮肤交界处,切口下端不超过耳垂附着,以防损伤面神经干,切口的上端以不同角度向颞部发际内和耳前延伸,如耳前垂直切口、角形切口、拐杖形切口(图10.6.1.5-0-22)、问号形切口及倒“L”形切口等。

①耳前垂直切口:
A.切口设计:切口线自耳轮脚开始,沿耳前褶皱向下至耳垂附着处,必要时切口线上端可再往上延伸。
B.切开与翻瓣:沿切口线切开皮肤及皮下组织,作皮下潜行分离,向前翻开皮瓣约2cm,并缝合固定到前方皮肤上以作牵引。
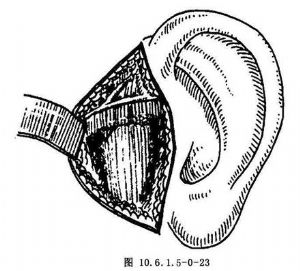
C.显露关节囊:在切口内沿外耳道软骨与腮腺筋膜之间向深部分离,暴露出颧弓根部。然后移动下颌骨,触及髁状突的位置后,继续作钝性解剖,显露关节窝外侧缘与关节囊(图10.6.1.5-0-23)。此时浅面重要结构,包括颞浅动静脉、腮腺和经过这个区域的面神经分支,都被牵拉到前方而不致损伤。
②耳前角形切口:
A.切口设计:先用亚甲蓝在皮肤上域出髁状突、关节窝、关节结节及颧弓的骨性标志,再沿耳前褶皱作垂直切口线,上平颧弓,下不超过耳垂,然后在颧弓平面作一水平切口线,此切口与垂直切口上端成直角或钝角,长约2.5cm左右。
B.切开与翻瓣:沿切口线切开皮肤,自腮腺筋膜浅面剥离,向前下翻开皮瓣,可将皮瓣缝合固定于前方皮肤上。垂直切口不宜切开太深,注意勿损伤颞浅动、静脉及耳颞神经,显露后可将其拉向后方。向下分离深部组织勿超过耳垂标志,以防损伤面神经干。
C.解剖面神经、显露关节囊:同皮肤水平切口一致切开腮腺嚼肌筋膜,沿此切口用钝分离法解剖面神经颞支与颧支,觅见后,即沿神经走向从腮腺实质中予以游离,用橡皮片将其牵拉向前方保护之(图10.6.1.5-0-24)。再与皮肤垂直切口一致切开腮腺嚼肌筋膜,自腮腺内分出颞浅动、静脉及耳颞神经并拉向后方,此时若遇到面横动脉则需切断结扎,然后向前下翻开腮腺及其筋膜组织瓣,即可显露颞下颌韧带及关节囊。

③耳前拐杖形切口:
A.切口设计:自耳轮脚沿耳前褶皱向下作一垂直切口,下端止于耳垂附着处,再由此切口的上端向前上发际内作一斜切口,长约2.5cm,两切口夹角约120°~150°,转弯处使呈弧形(图10.6.1.5-0-22)。
B.切开与分离:沿切口线切开皮肤与皮下组织,在颞部将切口加深至颞筋膜,在垂直切口内自外耳道软骨和腮腺后缘之间作钝性分离,将颞浅血管自腮腺上极分出,牵至伤口后方或予以切断结扎,即可向前推开腮腺,显露关节囊后面。
C.掀起筋膜组织瓣、显露关节囊:自颧弓根处斜向前上与皮肤切口一致切开颞筋膜浅层,自颞筋膜深浅两层之间向下分离至颧弓上缘,切开颞筋膜浅层在颧弓外侧面的附丽,再用骨膜剥离器自骨面向下剥离,剥开腮腺嚼肌筋膜在颧弓下缘的附丽,再继续向下分离,即可掀起包含颞筋膜、颧弓骨膜、腮腺嚼肌筋膜及其浅层结构的组织瓣(图10.6.1.5-0-25),充分显露颞下颌韧带及关节囊(图10.6.1.5-0-26),面神经分支在此组织瓣内而得到保护。


(2)耳后切口:切口自耳郭上附着发际处开始,旁开耳郭后褶皱3~5mm,向下延伸至乳突尖(图10.6.1.5-0-27)。切开皮肤、皮下组织及耳后肌,深至乳突筋膜及其上方颞筋膜的浅面。在此平面围绕外耳道向前分离,通过钝性和锐性解剖,显露外耳道上面和下面,于骨性和软骨外耳道交界处将其完全切断。然后在耳后切口的上面切开颞筋膜,自颞肌表面向前下分离到颞筋膜深浅两层分叉处,抬起颞筋膜浅层及其在颧弓上缘的附着处,再切开颧弓根处骨膜,向前下剥离,分开附着在颧弓下缘的腮腺嚼肌筋膜即可显露颞下颌韧带及关节囊(图10.6.1.5-0-28)。
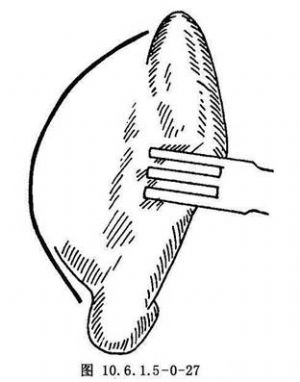

耳后切口瘢痕隐蔽,很少有面神经颞支损伤的危险,对关节手术能提供良好的显露,但可引起外耳道狭窄及耳软骨感染,临床上已很少应用。
(3)耳周切口:耳周切口自耳屏前向上,至耳轮上附着处转向后,沿耳郭附着根部向后下至乳突尖(图10.6.1.5-0-29)。切口上后部分可直接切到骨面,自骨面向前下剥离,暴露颧弓根部及关节窝。软骨性外耳道很容易自骨膜游离,除其最下缘外,均可游离到与骨性外耳道接合处。切口耳前部分,在无血管平面直接加深到软骨性外耳道。耳前和耳后切口分离至骨膜后,在颧弓根上方相连接,将关节凹浅面组织拉向前方以暴露关节囊浅面,由于耳被拉至后下方,而获得关节区有效暴露(图10.6.1.5-0-30)。
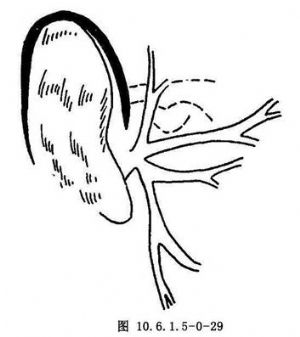

耳周切口实际为耳后和耳前切口的联合,具有耳后切口的优点,但不切断软骨外耳道,避免了外耳道狭窄和软骨感染的危险。
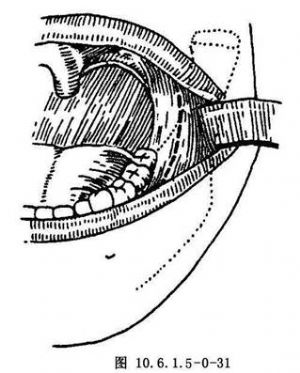
(4)口内切口:切口由咬 平面上方1cm,沿下颌升支前缘垂直向下,再向前延伸至下颌第3磨牙颊侧(图10.6.1.5-0-31)。全层切开至骨面,向上翻转黏骨膜瓣直到颞肌附着处。然后向后作骨膜下剥离,显露升支外侧面及髁状突颈部,再将升支后缘牵拉器置入,推开保护软组织,以显露手术区(图10.6.1.5-0-32)。
平面上方1cm,沿下颌升支前缘垂直向下,再向前延伸至下颌第3磨牙颊侧(图10.6.1.5-0-31)。全层切开至骨面,向上翻转黏骨膜瓣直到颞肌附着处。然后向后作骨膜下剥离,显露升支外侧面及髁状突颈部,再将升支后缘牵拉器置入,推开保护软组织,以显露手术区(图10.6.1.5-0-32)。

口内途径显露关节,手术安全,不需作皮肤切口,但显露不充分,并需要充足的光源和适宜的牵拉器,可提供髁状突颈部截开和髁状突切除手术的显露。
(5)改良颌下切口:典型的颌下途径(Risdon法)对髁状突颈部手术难以施行垂直操作,而将下颌升支后途径与颌下途径结合,则有助于显露,下面介绍这种改良颌下切口。
自耳垂下后1cm处开始,平下颌升支后缘,向下绕下颌角,再距下颌下缘1.5cm处平行向前,至嚼肌附丽前2cm处作一弧形切口(图10.6.1.5-0-33)。切开皮肤、皮下及颈阔肌,在下颌角或角前切迹处,解剖出面神经下颌缘支,结扎剪断颌外动脉及面前静脉。然后沿胸锁乳突肌和腮腺之间,于腮腺筋膜外作锐性分离,使腮腺与胸锁乳突肌及深面组织分开,再切开下颌下缘骨膜及嚼肌附丽,用骨膜剥离器自骨面向上剥离,并切断升支后缘骨膜。由于腮腺下极已被游离,当向上牵拉升支外侧软组织瓣时,腮腺亦随软组织瓣向上翻起,而使向上牵拉的阻力减小,这样下颌升支上部及髁状突则可得到较好的显露。

10 手术步骤
10.1 1.切口
自耳垂下后1cm处开始,平下颌升支后缘,向下绕下颌角,再距下颌下缘1.5cm处平行向前,至嚼肌附丽前2cm处作一弧形切口。切开皮肤、皮下及颈阔肌,在下颌角或角前切迹处,解剖出面神经下颌缘支,结扎剪断颌外动脉及面前静脉。然后沿胸锁乳突肌和腮腺之间,于腮腺筋膜外作锐性分离,使腮腺与胸锁乳突肌及深面组织分开,再切开下颌下缘骨膜及嚼肌附丽,用骨膜剥离器自骨面向上剥离,并切断升支后缘骨膜。由于腮腺下极已被游离,当向上牵拉升支外侧软组织瓣时,腮腺亦随软组织瓣向上翻起,而使向上牵拉的阻力减小,这样下颌升支上部及髁状突则可得到较好的显露。
10.2 2.截取喙突
从乙状切迹循下颌孔方向纵行切开升支上部,在相当于下颌孔水平,斜行切开喙突骨块,内侧骨板切骨线宜位于下颌孔之上,外侧骨板切骨线宜位于下颌孔之下(图10.6.1.4-1)。按设计线,用电钻钻孔,再用骨凿完整切取喙突,剪断颞肌附着,尽可能留此肌腱于喙突尖部或将其包绕喙突尖。以丝线缝扎固定,修整内侧骨板,使与升支外侧相适应。

10.3 3.强直区高位切骨
先在下颌孔平面以上用电钻或骨凿断骨,然后由低位向高位逐步分层横断切骨,直到接近原关节窝平面,骨断面周围的悬突或骨刺必须修整平滑,尤应注意断端内侧骨质的去除。
10.4 4.植入喙突骨块
将喙突尖朝上,尽可能抵触颞侧骨断面,使下颌骨有可靠的支点,喙突下部置于升支外侧面,钻孔用钢丝固定(图10.6.1.4-2)。
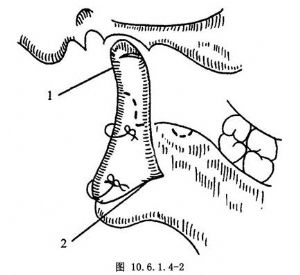
10.5 5.缝合伤口
12 术后处理
喙突移植颞下颌关节再建术术后做如下处理:
基本与低位颞下颌关节成形术相同,由于喙突末端尖锐,与颅侧断面点面接触,活动灵活,术后一般不需用开口器作被动开口练习。
1.严密观察呼吸情况,保持呼吸道通畅,及时抽吸口咽部及鼻腔内分泌物,注意观察有无下颌后退或舌后坠引起的呼吸道阻塞现象,必要时作气管造口。
2.观察神志、瞳孔变化,注意有无颅脑损伤体征,发现异常情况,立即请神经外科会诊。
3.常规应用抗生素(静滴或肌肉)5~7d,预防伤口感染,术后第1~2d可应用地塞米松5~10mg,雾化吸入3/d,有喉水肿征象者增加雾化次数。
4.术后24h抽出引流条,6~7d拆除缝线。
13 并发症
1.喙突移植和其他骨移植一样,可能并发感染导致失败,因此术中必须注意无菌操作,可靠固定喙突,尽可能使肌肉复位,消除无效腔,止血彻底,预防感染发生。
2.呼吸道梗阻 关节强直病人口咽腔狭小,截骨手术后,特别是双侧关节强直的病人,由于下颌后退,咽腔更缩小,术后若未清醒即拔除麻醉插管,极易因舌后坠而发生窒息。另外小儿病人,由于盲探插管损伤或手术时间较长,也容易发生喉头水肿而引起呼吸道阻塞。因此必须完全清醒方可拔管,同时作好气管造口准备,并积极防治喉水肿,避免呼吸道阻塞发生。
3.术后开 及下颌偏斜 关节强直截骨后,由于升支变短,支点前移,下颌骨向后上旋转,双侧病人则发生开
及下颌偏斜 关节强直截骨后,由于升支变短,支点前移,下颌骨向后上旋转,双侧病人则发生开 ,单侧者主要表现下颌向患侧偏斜。开
,单侧者主要表现下颌向患侧偏斜。开 可通过颌间牵引改善,下颌偏斜可戴用斜面导板矫正。
可通过颌间牵引改善,下颌偏斜可戴用斜面导板矫正。
4.术后伤口感染 关节强直手术如果发生感染,易导致术后复发,因此术前必须做好皮肤准备,术中严格无菌操作,积极预防伤口感染发生。术后要严密观察伤口,注意局部肿胀消退情况,有感染征象应及时处理,如全身改用广谱抗生素静滴,局部引流积血、积液等。如果伤口已经化脓,应及时引流,对插入异质材料者,应予以取出。
5.关节强直复发 据文献报道,复发率在10%~25%之间。复发以术后1~2年内最多,以后随时间的延长,复发的机会趋于减少。复发原因尚不完全明了,但与病人年龄、手术方式、技巧等有密切关系。