4 别名
虹膜肿瘤切除术;excision of iris neoplasms
7 概述
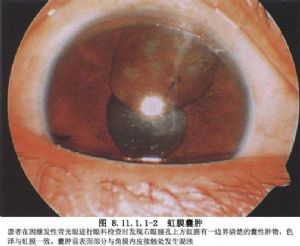
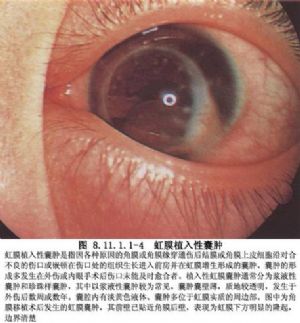
虹膜肿物位于眼球前节,通过透明的角膜和前房可以直接观察到肿物。因此,虹膜肿物易于早期发现。虹膜肿物分为非肿瘤和肿瘤两类。非肿瘤性的有色素上皮增生、外伤植入性虹膜囊肿或虹膜珍珠状囊肿,是在眼球穿通伤或内眼手术中,使眼前部的上皮组织被移植到虹膜内发展而成的。
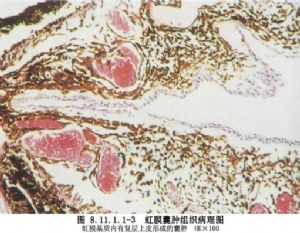
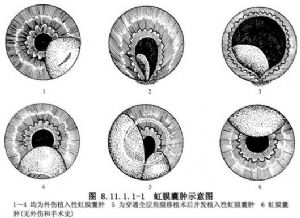
植入的上皮可为结膜上皮、角膜上皮或眼睑皮肤表皮,甚至睫毛根部的毛囊上皮。还有报道因白内障囊内摘除玻璃体外溢,致使视网膜神经胶质组织植入,而后发生前房内神经胶质囊样增生。一般潜伏时间短者数周,长者数年,以后始逐渐有囊性肿物形成(图8.11.1.1-1)。若囊壁甚薄,囊中含有淡黄色稀薄液体者,称为浆液性囊肿;若囊壁较厚,临床上呈现为灰白色实质样肿物,状似珍珠者称为珍珠状囊肿。前一种囊壁大多由1~2层很薄的上皮细胞构成,后一种囊壁厚,由许多层向心排列的上皮细胞构成,中央部可因变性而有类脂质或颗粒样物质沉积。此两种虹膜囊肿均以位于虹膜周边部分为多见,但亦可向前房、房角或后房各个方向发展,并可通过外伤造成的管道,形成与眼外相沟通的瘘管。虹膜囊肿形成后,除少数可维持多年不变或逐渐缩小、甚至萎缩消失外,多数病例是缓慢增大,眼内压逐渐升高,最后以黑矇性青光眼导致失明。也可在囊肿发展过程中,由于其内含物对葡萄膜的刺激作用,而并发虹膜睫状体炎。植入性虹膜囊肿报道是比较多的,不同的作者采用了不同的治疗方法,如用电解针穿刺囊肿,以碘酊或纯石碳酸注入囊内,破坏囊肿内上皮细胞、放射治疗、激光治疗、囊肿切除术、眼球摘除术等。前三种方法易产生严重的并发症,目前已不使用。在广泛采用显微手术的今天,早期做囊肿切除、保留眼球是比较好的治疗方法。如果囊肿较小可考虑激光治疗。如囊肿很大出现严重并发症,且已丧失视力,为解除痛苦可考虑做眼球摘除。近来有报道小儿心脏移植术后发生虹膜淋巴瘤的病例,是一种发生于器官(肾脏、心脏、肝脏及心-肺)移植后或骨髓移植后的并发症,为移植后淋巴细胞增殖性疾病,多在移植后1年内发生,儿童多见,发病率为2%,治疗仍以手术切除,放疗或化疗为主。
虹膜肿瘤又分为原发性肿瘤和转移性肿瘤。原发性肿瘤有良性和恶性之分。虹膜良性肿瘤有先天性或自发性虹膜囊肿、虹膜血管瘤、虹膜神经鞘瘤、虹膜神经纤维瘤、虹膜黑色素细胞瘤和虹膜色素上皮腺瘤,一般早期均可进行手术切除肿瘤而保留眼球。在恶性虹膜肿瘤中有恶性黑色素瘤,但在虹膜者恶性程度较低,因其多由分化好的梭形细胞构成,生长缓慢,且易早期发现,不致长得很大。如虹膜切除术能将肿瘤全部摘除,则应先施行此手术。据许多作者报道术后很少有复发或转移,故不要一开始就做眼球摘除术。另一种极为罕见的转移性珍珠样(tapioca)虹膜黑色素瘤,以上皮样细胞为主者不宜做局部肿瘤摘除,应做眼球摘除,因其易转移。虹膜转移性肿瘤均为恶性,有虹膜转移性鳞癌、皮肤恶性黑色素瘤、恶性淋巴瘤、滤泡性甲状腺癌和食管癌转移至虹膜等,均为全身其他组织恶性肿瘤的晚期转移而来,其生命是短促的,故不宜做眼局部肿瘤摘除术,为解除病人痛苦,可考虑眼球摘除术。
10 术前准备
1.详细询问病史,包括眼部、全身及有无外伤史。
2.详细了解虹膜肿物的性质、大小、形状、部位及其与周围组织的关系。
3.眼内压是否增高,眼压高者术前应用降眼压药物,如口服醋氮酰胺、50%甘油或20%甘露醇静脉点滴,或局麻后压迫眼球。
4.术前采用缩瞳或散瞳,应根据肿物所在部位以及在术中摘除肿物比较方便等情况而定。如肿物位于虹膜前面,缩小瞳孔易于确定肿瘤的境界,避免不必要过多地切除正常虹膜。如肿物位于虹膜后面,则需散瞳,以暴露肿物,便于手术摘除。
5.因虹膜易于出血,术前应查血小板及出、凝血时间,若不正常应先纠正后再手术,且术前需用止血剂,如卡巴克洛、止血敏等。
6.术前手术眼应剪去睫毛、冲洗泪道和结膜囊。如有泪道阻塞或慢性泪囊炎者,要先进行处理。如有结膜炎者,需待炎症治愈后方能手术。
8.术前用镇静剂,防止病人紧张。必要时术前1d晚上服用安眠药。
9.术前调试好手术显微镜,并选好显微手术器械。
11 麻醉和体位
2.成年人一般采用局麻,用2%普鲁卡因或2%利多卡因,加0.75%布比卡因(1∶2)。如病人血压不高可适量加几滴肾上腺素(1∶10万),做眼球后睫状神经节、结膜下注射麻醉。如切口大还需做上、下睑及眼轮匝肌麻醉。
12 手术步骤
2.放置开睑器或做上、下睑牵引缝线。上睑在接近睑缘的内中和中外1/3处和下睑缘中央部各做一根褥式牵引缝线,以张开睑裂。根据暴露手术野的需要,做相应的直肌止端的牵引缝线,加上、下直肌缝线,以牵引固定眼球。
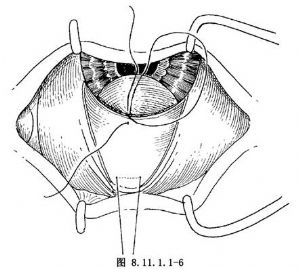
3.切口位置应根据虹膜肿物的大小和部位,在最接近肿物的部位,做以穹隆为基底的角膜缘结膜切口,切口两端达肿物两侧外约2mm,分离该处结膜与巩膜,充分暴露角膜缘。然后用电烙器或热针头充分止血后,做角膜缘切口,如切口较大可做1~2根角膜缘切口预置缝线(图8.11.1.1-5,8.11.1.1-6)。

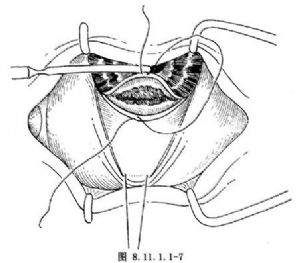
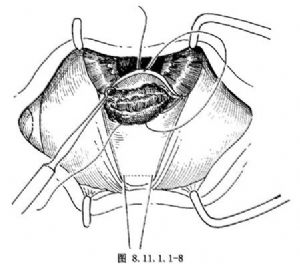
4.暴露肿物 切穿角膜缘后房水随之溢出,有时该处虹膜也伴随脱出,肿物暴露在切口处。如不易脱出,可轻轻牵拉角膜缘缝线张开切口,并可用虹膜恢复器在角膜表面轻轻将肿物向切口处推出(图8.11.1.1-7)。然后用虹膜镊或钝头虹膜钩在肿物两侧正常虹膜1mm处拉出或钩出虹膜,以便使虹膜肿物脱出(图8.11.1.1-8)。
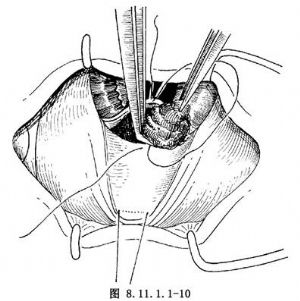
5.切除虹膜肿物 虹膜肿物脱出于角膜缘切口后,用虹膜剪在肿物两侧正常虹膜组织约1mm处,由瞳孔缘向虹膜根部呈扇形剪开,如肿物与周围组织无粘连,则可将剪开之虹膜连同肿物一起从虹膜根部轻轻撕开,而顺利摘除虹膜肿物(图8.11.1.1-9,8.11.1.1-10)。若为植入性虹膜囊肿,则囊肿与角膜内壁、前房角和受伤处组织发生粘连,宜在Helon或2%甲基纤维素协助下,边注边试行分离。若粘连牢固,即或用甲基纤维素等也依然不能分开,则用显微剪刀将牢固粘连的部分囊壁留在角膜内皮侧,用碘酊烧灼囊壁,破坏囊壁细胞的活性(避免复发),再彻底切除剩余肿物。为防止出血,可在虹膜肿物上点1~2滴注射用肾上腺素。

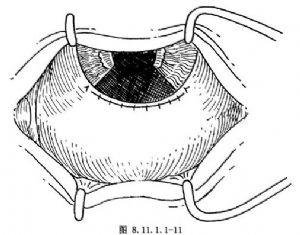
6.整复伤口,关闭切口 虹膜肿物切除后,仔细察看伤口,为尽量保证肿物全部切除干净。恢复虹膜,整复并关闭切口,结扎角膜缘牵引缝线,用10-0无损伤缝线做角膜缘切口的间断缝合或连续缝合,使角膜缘切口完全闭合,随即形成浅前房。线头可埋入针孔内,勿需拆线(图8.11.1.1-11)。