6 概述
耳性眩晕又称梅尼埃病,其主要症状为发作性眩晕,伴有恶心、呕吐、耳鸣和听力逐渐减退。一侧性病变约占90%,两侧性者约占10%。本病病因至今尚不够明确,一般多认为迷路动脉痉挛导致的迷路以及耳蜗水肿。在治疗方面,对发病不久或轻症病人先采用药物疗法,多数病人可以减轻或痊愈。对严重和顽固性发作影响工作和生活者才可应用手术治疗。目前,手术的要求是在保留听力的基础上消除或缓解眩晕。早在1904年Frazier最先采用经颅后窝行听神经切断术治疗耳性眩晕,本法的缺点是手术后患侧听力完全丧失。McKenzie1931年提出仅切断听神经上半部的前庭神经纤维,可以避免听力丧失。Dandy 1932年采用此法治疗624例病人,取得较好的效果。Hause 1961年首先采用显微外科技术经颞下入路,以钻磨除内听道顶部,行前庭神经切断术,由于其手术操作比较复杂,术后并发症较多,临床上未能推广应用。Silverstein 1990年报道115例经迷路后入路、经乙状窦后-内耳道入路,以及经乙状窦后-迷路后联合入路的三种途径。并认为经乙状窦后-迷路后联合入路较好,切除骨质少,手术时间短,听力保存亦较好,眩晕治愈率达93%,并发症少。
9 术前准备
1.皮肤准备,手术前1天先用肥皂及水洗净头部,手术当日晨剃光头发。也可在手术前夕剃头。
2.手术当日晨禁食。
3.术前晚可给苯巴比妥0.1g口服,以保证安静休息。术前1h再给苯巴比妥0.1g,阿托品0.4mg或东莨菪碱0.3mg肌注。
11 手术步骤
11.1 1.头皮切口
距耳后1.5cm处由横窦向下做4~5cm的垂直切口,切开软组织达枕骨鳞部。
11.2 2.骨窗开颅
枕骨鳞部钻孔后以咬骨钳扩成4cm直径骨窗,向上显露横窦下缘,向外显露乙状窦后缘,为此,乳突可切除些。
11.3 3.硬脑膜切开
瓣状切开硬脑膜,上缘和外缘距横窦和乙状窦各0.5cm,基底连于内侧向颅内翻覆盖小脑半球,用脑压板向内牵开,再以丝线穿过近乙状窦的硬脑膜缘向外侧牵开。切开蛛网膜,看到听神经和面神经进入内耳孔。
11.4 4.寻找裂面
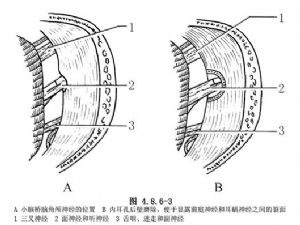
寻找听神经中前庭神经和耳蜗神经之间的裂面(cleavage plane),辨识这一解剖标志需用手术显微镜高倍率下观察,可有以下几点有助于分辨两者间的裂面:①前庭神经略呈灰色、耳蜗神经则偏白色;②前庭神经较细,耳蜗神经较粗;③裂面之间常有细血管;④裂面常常在听神经前面更易看出,并在裂面内可看到中间神经(图4.8.6-1,4.8.6-2)。


11.5 5.切断前庭神经
如在小脑桥脑角区看清此裂面,即应用显微刀将前庭神经纤维切断,保留耳蜗神经纤维(图4.8.6-3A),手术即告成功。如在小脑桥脑角区无法看清裂面,即将内耳道后壁上的硬脑膜切开,应用高速微型钻磨除内耳道后壁。在内听道内前庭神经与耳蜗神经之间的裂面比较恒定、容易辨出,即可准确地切断前庭纤维(图4.8.6-3B)。
11.6 6.关颅
13 术后处理
术后通常最早出现亦最严重的并发症是颅内出血。常见的原因是术中止血不彻底。并发颅内出血的病人,或术后迟迟不清醒,或清醒后出现淡漠、嗜睡、头痛、呕吐、癫痫发作或再昏迷等。颅后窝狭小,术后出血、水肿,其后果严重,故术中止血应特别仔细。椎动脉、小脑下后动脉脑干支和基底动脉损伤者,脑干缺血,后果更为严重。因此,术后无特殊原因长时间不清醒或意识好转后又逐渐恶化,并出现颅内压增高征象如缓脉、血压升高,或出现新的神经症状者,应引起重视,要高度警惕颅内出血的可能。有条件时应及时做CT检查,一旦确诊应立即手术清除血肿。手术愈早,后果愈好。
任何脑部手术,几乎不可避免地均要发生脑水肿,但其程度和范围有所不同。术中尽量减少损伤是最主要的预防方法。术后头位抬高,保持呼吸道通畅,保证供氧,应用脱水药物、激素、大剂量维生素C和细胞活化剂,保持水电解质平衡,防止高热、癫痫,必要时降温治疗,均有助于减轻脑水肿。
硬脑膜和肌肉缝合不严,术区包扎不紧,可致脑脊液漏或假性囊肿,可致颅内和(或)术口感染、术口不愈合,处理十分困难。一旦发现,应及时缝合漏口。