7 概述
胆总管狭窄整形术用于胆总管狭窄的治疗。 胆管狭窄的修复手术意指仍然保持胆汁流通的天然通路,以恢复生理功能。它的好处在于:①胆汁依天然通路进入十二指肠;②保持和发挥胆胰管末端括约肌的功能,除生理性调节外,尤其可以避免肠液向胆道内的反流所引起的种种危害。胆管狭窄的修复手术主要用在病变范围较局限、远近端胆管改变不重、与周围组织无甚粘连的病例。而远端胆管及括约肌结构与功能正常,是另一个基本要素。
胆管修复手术受到外科界的重视,并进行了大量的研究,积累了丰富的诊疗经验。修复术成功的关键因素主要是:①治疗要早,力争在并发症发生之前进行;②胆管与胆管的吻合应做到黏膜对黏膜;③吻合口要够大并没有张力;④用以完成吻合的组织必须血供良好;⑤必要的吻合口支撑与引流;⑥引流肝下区,避免可能的渗漏与感染。历年来,为有效完成可靠的修复与重建手术,国内外学者多方面开发可供实际应用的各种材料,实践证明:金属代用品、塑料类制品以及纺织品,均不能达到满意的效果,往往导致修复失败,并进一步增加再修复的困难。而应用病人自体组织的报道,正在不断积累,值得进一步总结和研究。
10 术前准备
1.详细了解病史。胆道疾病病人多有长期反复发作病史,对每一次发作情况应详细询问诱因、发作有无绞痛、发热发冷、黄疸及持续时间、治疗情况等;对曾经施行过胆道手术的病人,应对每次手术的详细情况,手术中的探查发现、所施手术方式、术后诊断及病理诊断,以及术前术后的影像诊断资料,特别是手术后经T形管胆道造影照片,对提供疾病诊断是可贵的资料;对病人近期的影像资料包括B超、CT、MRI、MRCP以及有关胆道影像资料片,进行认真分析研究综合判断,从而得出胆道疾病的初步诊断,进一步的诊断措施,估计所施行的手术方案。
2.术前检测心、肺、肝及肾功能,查血电解质、血糖、血脂、血胆固醇等。
3.对黄疸病人,须检测出、凝血时间、凝血酶原时原时间、纤维蛋白原等有关凝血因子,术前肌肉注射维生素K11;对有出血倾向的黄疸病人,术前应积极进行全身支持疗法、保肝疗法及纠正出血倾向的治疗。
4.术前酌情选用影像诊断检查,包括B型超声、CT、MRI、MRCP等非侵入性检查。经以上检查尚不能对胆道病变获得基本的诊断依据时,尤其是对一些复杂的胆道疾病,以及进行过多次胆道手术的病人,因术前必须有一清楚的胆道X线片,以确定胆总管乃至肝内胆管的病变性质、部位及范围,从而设计合理的手术方案均是十分必要的。为此,可选用ERCP和(或)PTC等侵入性检查技术。ERCP可清楚地显示肝内外胆管,可供确定肝内外胆管的病变性质及范围;但在肝门区胆道梗阻的病人,ERCP则不能显示近侧胆管,并可能在造影后引起上行性胆道感染,可以考虑进行PTC检查,以达到诊断要求。须强调指出,在合并肝内胆道梗阻或结石的病人,胆道已存在潜在的感染,上述检查后可诱发急性化脓性胆道炎症,PTC检查还可并发胆汁漏及胆汁性腹膜炎、腹膜腔内出血等严重并发症;因此应尽量采用非入侵性检查如ERCP,但当没有此等设备条件时,上述检查指征应严格掌握,在检查前应进行必要的准备,如输注抗生素及止血剂等。同时,此等侵入性检查最好安排在手术前施行为好,一旦检查出现严重并发症,即可进行手术治疗,避免发生严重后果。
5.梗阻性黄疸病人手术前PTCD减黄问题。目前国内外意见尚未一致:有的学者认为梗阻性黄疸多伴有肝功损害及凝血机制紊乱,施行术前PTCD可消除胆道梗阻,改善肝功能;但多数学者认为恶性梗阻性黄疸,PTCD可丢失大量胆汁,多达每日2000~3000ml,使病人发生严重失水及电解质紊乱,同时延误手术时机;PTCD在2周以上常导致导管化脓感染,以及PTC本身的严重并发症,使预期的根治性手术不能进行;因肝胆管结石所致梗阻性黄疸,PTCD多达不到畅通引流;因而不主张常规用PTCD来减轻黄疸,只要病人全身情况尚可承受手术,在进行充分的术前准备后进行手术为宜。胆管下端梗阻若能成功地施行鼻胆管术或内置管引流者,因其引流效果较好,并发症率较低,则可以在手术前使用。
6.有肠蛔虫者术前应进行驱蛔治疗。
7.除单纯胆囊切除或胆总管切开取石术外,术前应放置胃肠减压管;对复杂的胆道手术或全麻下长时间胆道手术,术前宜放置尿管,便于观测尿量。
8.复杂的肝胆手术估计手术中可能大量失血者,如高位胆道梗阻并发胆汁性肝硬化门静脉高门静脉高压门静脉高压症、复杂的肝内外胆管结石或病人全身情况危重者,为保证良好的输液通道和必要时术中快速输血补液,可予麻醉后行颈内静脉穿刺,经深静脉插管输液。
12 手术步骤
1.首先应进行仔细的探查,并明确病变部位,胆管与周围组织的关系,最后决定胆管整形术。
2.在狭窄段胆管的上方或下方切开胆总管进行胆道探查,以最直接地确定胆管狭窄的情况(图1.11.4.1.1-1)。
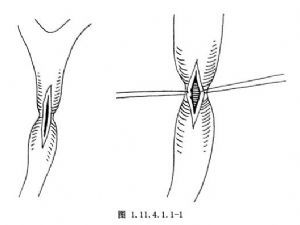
3.在胆管之前壁纵行切开狭窄胆管,其长度与无狭窄处胆管横径一致或稍长,使狭窄部敞开。
4.应用纵切横缝的原理来矫正狭窄胆管的内径。宜用5-0可吸收缝线(图1.11.4.1.1-2)。
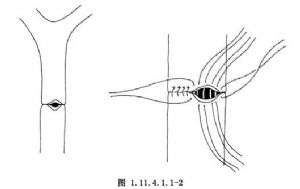
5.自整形缝合术上方或下方的胆总管探查切口,置入一合用的T形管,其一短臂应通过整形缝合的切口,以作为支撑(图1.11.4.1.1-3)。

13 术中注意要点
1.手术中探查应仔细、全面,正确辨认病变情况,合理选用治疗方案。
2.整形手术的切开应很好设计,狭窄段上下胆管切开的长度要适宜,切线
应整齐、平顺。
3.整形缝合应用无损伤细针、细线,对合应整齐。一般以间断缝合为宜。深及黏膜下不透过全程的缝合,有助于减少术后的瘢痕反应。
4.T形管支撑应持续3~6个月。
14 术后处理
胆总管狭窄整形术术后做如下处理:
14.1 1.禁食及静脉输液,维持水解质平衡
一些长期严重梗阻性黄疸或并有胆汁性肝硬化病人,T形管每日引流稀薄、色浅淡的胆汁达1000~3000ml,可引起严重脱水、低钠、低钾、酸碱失衡等电解质紊乱。因此对上述病人应大量补充水、电解质液、血浆、人体白蛋白等胶体液。严重梗阻性黄疸和急性梗阻性化脓性胆管炎病人,肝细胞分泌胆汁功能受损害,表现为胆道术后胆汁流量急剧减少(每日30~50ml),黄疸继续加深,此时可用5~10ml无菌生理盐水低压冲洗胆道T形引流管,排除引流管机械阻塞因素,则多提示为肝细胞功能衰竭,须采取积极的护肝措施等综合疗法进行救治。
一般胆道手术病人于术后24~48h肠功能恢复后,可进食少量清淡流质饮食,以后根据病人腹部情况及手术种类而逐步恢复正常饮食。
14.2 2.胃肠减压
胆道手术,尤其是复杂胆道手术、再次胆道手术、胆肠内引流或合并肝叶切除术等,由于手术时间长,手术区域广泛,对消化功能骚扰较大,一般应予持续48h的胃肠减压,至胃肠功能恢复或肛门排气为止。一般单纯胆囊切除及胆总管取石引流术病人,可不用胃肠减压,于肠功能恢复或肛门排气后可予进食。
14.3 3.抗生素应用
胆道感染时胆汁的常见细菌是大肠杆菌、克雷白杆菌属、肠球菌属、变形杆菌以及厌氧菌如脆弱类杆菌等;一般的胆囊切除、胆总管取石引流手术,为防止术后腹腔感染、切口感染,可酌情选用青霉素、庆大霉霉素、氨苄青霉霉霉霉素等;而危重的急性化脓性胆管炎胆道感染的病菌除上述需氧菌外,常合并厌氧菌感菌感染,如脆弱类杆菌、厌氧链球菌等,应选用对需氧及厌氧菌均有效的先锋霉素、益保世林(头孢唑肟)、青霉素及甲硝唑等,此时由于病情重,以用静脉给药途径为好,以后可根据胆汁的细菌培养和药物敏感试验结果加以调整。
14.4 4.腹腔引流
胆囊切除胆管切开探查术后,腹腔内放置引流是必需的。国内外少数学者主张废除腹腔引流的观点是不安全的。术后合理使用腹腔引流物能有效防止术后腹腔感染并发症。一般胆囊切除胆管引流术后,腹腔引流出少量血性渗出物,则腹腔引流物可于术后2~3d拔除;如腹腔引流液较多或混有少量胆汁,应待胆汁渗出停止,腹腔渗液明显减少后,多于术后5~7d逐步拔除;对于复杂胆道手术,肝脏及肝胆管手术或渗出液多且有较多胆汁渗出,如术中未置乳胶引流管引流,则可自引流孔置入导尿管、乳胶管或双套管,连接引流瓶或持续负压吸引,以保持腹腔的充分引流,此时引流物的处理和拔除应根据引流液的多少而定。
14.5 5.T形引流管的处理
T形管应妥善固定,防止扭曲、受压和从胆管内脱出;每日观察记录胆汁量、颜色、混浊度及沉淀物等;术后胆汁应再次做细菌培养及抗生素敏感试验;胆汁量每日一般300~500ml,术后7~10d随胆道炎症减轻、胆管下端水肿消退,胆汁大部分经胆管流入十二指肠而逐渐减少,胆汁颜色转为澄清,此时可酌情钳闭T形引流管,钳夹T管时间可逐渐增加,先于进食前后夹管2h,逐渐增至白天夹管夜间开放,如病人无不适转为全日夹管3~5d,如病人无上腹发胀等不适,无发热,多提示胆道引流通畅。
(1)经T形管逆行胆道造影:为了解胆道的情况可行经T形管胆道造影;造影时应无胆道感染,夹管后无不良反应,一般在引流术后2周以上。因急性化脓性胆管炎行急症胆道引流术者,T形管胆道造影应延迟施行;造影剂宜用静脉用造影剂如胆影葡胺、泛影钠等;可稀释成20%~30%浓度,过浓易掩盖胆道内小结石,用量20ml即可,可以根据胆道有无扩张而增减用量,造影注药前应开放T形引流管,将T形管消毒后可穿刺T形管后再缓慢注入造影剂,注药时在电视屏幕下观察肝内外胆道显影情况,更易于达到临床要求,可拍胆道前后位片及斜位片;造影拍片后即时将造影剂抽出,而后开放T形管引流2d,必要时造影前后使用抗生素,以防治因T形管逆行造影诱发急性化脓性胆管炎。
(2)T形引流管拔管指征:胆管引流术后全身情况良好,术后3周以上,T形管造影前已全日夹管3~5d无不良反应,T形管造影胆管下段无狭窄,无胆管内残余结石,同时可见T形管窦道影形成完全者,可以拔除T形管引流管。
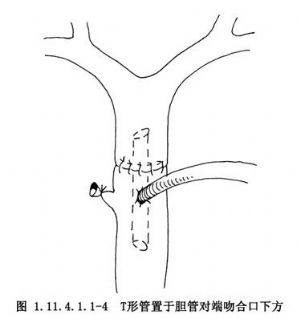
对复杂胆道手术或有特殊需要,T形管引流管可留置1~3个月或更长时间。如
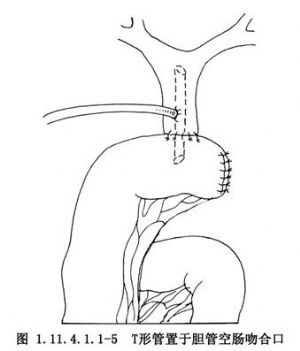
胆囊切除术致胆总管横断损伤,术中行胆管对端吻合术,用T形管作支撑胆管引流(图1.11.4.1.1-4)。或术中行近侧胆管空肠吻合术的T形管支撑引流(图1.11.4.1.1-5),T形管须留置6个月或更长的时间,若T形管留置时间过短可致术后胆管狭窄。
对急性梗阻化脓性胆管炎病人,施行急症胆管引流术后,T形管的处理有别于一般胆管引流术病人;急性胆管炎引流后2周,虽临床症状消失,体温恢复正常,胆汁由混浊脓性转为清澈,但肝内胆管炎症仍然存在,如过早施行T形管胆道造影或按一般胆道引流术拔除T形管,可诱发肝内胆管炎发作。因此,此类病人胆管引流时间应长一些,拔除T形管时间应根据胆管炎严重程度而相应延迟。
T形管于胆道术后2周时拔除,少数病人仍可发生胆汁性腹膜炎,极个别病人于术后3周时拔除T形管仍有发生胆汁向腹腔渗漏者,系由于T形管窦道形成不全所致,可见于高龄、全身衰弱病人,重症胆管炎急症胆道引流术后并用肾上腺皮质激素病人以及瘦长体型病人,后者T形管从胆管口至腹壁切口引出之距离过长,若胆管引流周围未能用大网膜包裹填塞,难于形成T形管走行的完整窦道。笔者曾遇胆管引流术后15d,22d及23d拔除T形管后并发胆汁性腹膜炎者;1例从T形管引流道插入尿管行胆道引流后症状缓解,另2例经再次手术引流胆管治愈。因此,一般病人T形管拔除时间于术后3周以上较为安全,亦有主张1个月后才拔管者;对T形管胆道造影显示窦道形成不全病例,为防止T形管拔除后并发胆汁腹膜炎,可于拔除T形管后,立即从窦孔插入细导尿管引流胆道1~2d可以防止以上并发症。