6 概述
Smith Robinson 1958年报告颈椎前路固定术主要是用于颈椎间盘突出和颈椎病的治疗,20世纪60年代我国杨克勤亦采用此法,并制成带刻记的一组骨凿,切除病变椎间隙的变性椎间盘,取髂骨片行椎体间融合、固定,不强调切除骨赘。此法术后颈椎稳定性较好,可阻止增生骨质的发展,但已存在的骨赘则多难吸收,故一部分病人术后症状改善不明显。此后,许多国内外学者主张将骨赘切除,有的还主张切除椎间盘和骨赘后不必进行植骨融合,效果也同样良好。有些作者提出在手术显微镜下操作,可以彻底切除骨赘。手术器械也不断改进,如高速微型钻、椎体间扩张器和特制的超薄Kerrison咬骨钳等,促进了疗效不断提高。
9 术前准备
一侧髂骨取骨的皮肤和器械准备。
11 手术步骤
11.1 1.颈部切口
在骨折椎体平面,由颈前部中线到左侧或右侧胸锁乳突肌前缘,做左侧或右侧横切口长6~8cm,左侧切口时喉返神经可少受牵拉。切口沿皮下组织分别向上和向下剥离。
11.2 2.显露椎体前面
沿胸锁乳突肌前缘切开颈阔肌和深筋膜,将胸锁乳突肌和颈动脉鞘牵向外侧;甲状腺、气管和食管牵向内侧。常有甲状腺中静脉妨碍显露,可以在电凝或结扎后剪断。沿疏松的结缔组织向深部剥离,手指在中线可摸到颈椎椎体前面,显露3~4个椎体范围。此时可更换自动牵开器,注意不可损伤食管。在颈3~4平面,可遇到甲状腺上动脉和喉上神经,将之向上牵开;当暴露颈2~3椎间隙时,才需要切断甲状腺上动脉。在颈7平面,可遇到甲状腺下动脉和喉返神经,小心将之向下方牵开,不可损伤喉返神经。
11.3 3.椎体定位
一般在显露出椎体前面后,应用两个注射器针头,在预计的椎间隙和其邻近椎间隙分别刺入,深度为1.5cm,过深即有刺伤颈髓的危险。在手术台旁摄X线颈椎侧位片,洗出湿片后,即可确定椎体及其上一椎间隙。
11.4 4.病变椎间隙骨窗形成
(图4.17.4-1A),“Smith Robinson法颈段脊髓损伤前路减压术”。
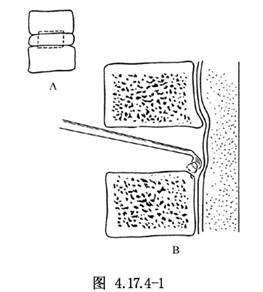
11.5 5.骨性压迫物切除
此法形成的骨窗较小,术野显露差,可使用椎体间扩张器将椎体的间隙扩大,骨性压迫物切除最好在手术显微镜下操作,以微型钻钻到仅剩余椎体后面皮质骨的一薄层,再以超薄Kerrison咬骨钳和刮匙将薄层皮质骨和骨嵴切除,显露出正常的后纵韧带(图4.17.4-1B)。如同时存在局灶性后纵韧带骨化和压迫神经根的骨刺时亦应予以切除。
11.6 6.取髂骨片行椎体间融合术
同“Smith Robinson法颈段脊髓损伤前路减压术”。
11.7 7.缝合切口
前纵韧带瓣应尽力缝合,可以阻止骨柱脱出。撤出自动牵开器和关闭切口前以双极电凝细致止血,因一旦术后发生颈部血肿,可导致呼吸困难,甚至发生窒息。硅胶管引流应深达椎体前面。缝合胸锁乳突肌和深筋膜,逐层缝合颈阔肌、皮下组织和皮肤。
14 并发症
1.术后血肿。在手术后1~2d内应密切观察手术局部的肿胀情况,如发现呼吸困难,怀疑局部有血肿时,应迅速打开伤口进行处理。
2.术后神经症状加重。应分析原因,如有出血或髂骨柱打入过深压迫脊髓时应再次手术。
4.声音低粗和嘶哑。术中损伤喉上和喉返神经所致。喉上神经由迷走神经发出后与甲状腺上动脉伴行,向内进入喉内支配咽下缩肌、环甲肌和喉黏膜,受损后声音低粗,喉部无感觉;喉返神经邻近甲状腺下动脉,向上内走行于气管和食管间沟的外缘,进入喉内支配声带的运动,损伤时一侧声带麻痹,声音嘶哑。故术者必须熟悉迷走神经和其两个主要分支的走行和解剖关系,当分离和切断甲状腺上、下动脉时必须注意保护两神经,如因牵开器牵拉压迫过久致声音嘶哑时,应放松牵开器。