2 英文参考
Development and implementation of clinical pathways for medical institutions
ICS 11.020
C 05
中华人民共和国卫生行业标准《WS/T 393—2012 医疗机构临床路径的制定与实施》(Development and implementation of clinical pathways for medical institutions)由中华人民共和国卫生部于2012年09月04日印发,自2013年04月01日起实施。
3 前言
本标准按照GB/T 1.1—2009给出的规则起草。
本标准由卫生部医疗服务标准专业委员会提出。
本标准起草单位:卫生部医院管理研究所、华中科技大学同济医学院医药卫生管理学院、山东省济宁医学院附属医院、武汉亚洲心脏病医院、北京大学公共卫生学院。
本标准主要起草人:陶红兵、粱铭会、阎赢、马谢民、武广华、胡文杰、班博、靳峰、叶红、沈群山、郑萍、聂林、胡银环。
医疗机构临床路径的制定与实施
4 1 范围
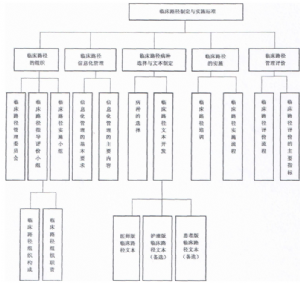
本标准规定了医院临床路径工作的组织管理、临床路径文本的制定、临床路径实施过程以及临床路径的评价。本标准具体的临床路径制定与实施标准框架结构图参见附录A。
本标准适用于开展临床路径的医疗机构。
5 2 术语与定义
下列术语和定义适用于本文件。
2.1
临床路径 clinical patbways
医师、护士及其他专业人员针对某些病种或手术,以循证医学依据为基础,以提高医疗质量、控制医疗风险和提高医疗资源利用效率为目的,制定的有严格工作顺序和准确时间要求的程序化、标准化的诊疗计划,以达到规范医疗服务行为、减少资源浪费、使患者获得适宜的医疗护理服务的目的。
2.2
临床路径变异 variation of clinical pathways
患者在进入临床路径接受诊疗服务的过程中,出现偏离临床路径程序或诊疗计划的情况。
2.3
循证医学 evidence-based medicine; EBM
循证医学是一门遵循科学证据的医学,通过慎重、准确和明智地应用当前所能获得的最好循证依据,同时结合医师的个人专业技能和临床经验,考虑病人的病情需要,制定出病人的治疗措施。其核心思想是“任何医疗卫生方案、决策的确定都应遵循客观的临床科学研究产生的最佳证据”,从而制订出科学的预防对策和措施,达到预防疾病、促进健康和提高生命质量的目的。
2.4
临床路径实施中患者退出 exit award of clinical pathways
6 3 临床路径制定与实施的指导思想
6.1 3.1 标准化、规范化的原则
为了达到提高医疗服务质量,降低医疗风险,促进医院可持续发展的目标,对医疗护理行为以及管理制定一定的标准,强调医疗服务管理的制度化,诊疗行为的规范化,决策的程序化,医疗服务的流程优化等原则。
6.2 3.2 持续改进的原则
持续质量改进是医疗质量管理的一个永恒目标。也是制定临床路径标准最主要的理念。通过计划、实施、检查和总结的循环过程不断修订和改进临床路径实施中的技术和管理环节,使临床路径逐步完善,最终达到科学、合理和实用的目标。临床路径文本的格式和具体内容需要不断的完善以增加多样性和可操作性。随着临床路径管理工作的不断深入以及我国医疗质量管理水平和医疗技术水平的不断提高,临床路径的标准也需要不断修订和完善。
6.3 3.3 以数据分析为依据
开展临床路径工作应以数据分析为依据,包括病种的选择、文本的制定、过程的控制和结果的评价均需要以临床路径管理的相关数据为基础。具备条件的医疗机构应该建立包括临床路径管理模块的医院信息系统,运用信息系统对病种数据进行统计分析,为临床路径管理提供决策依据;尚不具备条件的医疗机构应该通过临床路径文本记录、变异分析以及相关指标的统计对临床路径的实施效果进行评价,并不断改进实施方案。
6.4 3.4 基于循证医学的理念
针对临床路径文本制定或实施中需要循证分析的具体临床问题,全面高效地检索有关研究证据,严格评价检索证据的质量,根据实践经验、临床证据和病人需要做出合理的临床决策并对临床实践进行追踪和后期效果评价。
7 4 制定与实施的组织
7.1 4.1 临床路径管理委员会
7.1.1 4.1.1 临床路径管理委员会的组成
临床路径管理委员会由院长任主任,分管医疗和医院信息的副院长任副主任,具体成员包括医院医务管理、质量控制、护理管理、医院感染、药事管理、信息统计、病案管理、经济管理以及临床和医技科室等部门的负责人。
7.1.2 4.1.2 临床路径管理委员会的职责
临床路径管理委员会的主要职责是制定临床路径的相关制度,协调处理临床路径制定与实施中的重要问题,具体如下:
——确定实施临床路径的病种;
——审批临床路径文本;
——审核临床路径的评价结果与改进措施;
7.2 4.2 临床路径指导评价小组
7.2.1 4.2.1 临床路径指导评价小组的组成
临床路径指导评价小组由分管医疗工作的副院长任组长,医院质量管理和医院感染管理部门负责人、医院相关专业委员会的医疗、护理、药学和医院感染专家组成。
7.2.2 4.2.2 临床路径指导评价小组的职责
临床路径指导评价小组的主要职责是对临床路径的开发与实施进行指导与评价,具体包括:
——对临床路径的开发、实施进行技术指导;
7.3 4.3 临床路径实施小组
7.3.1 4.3.1 临床路径实施小组的组成
临床路径实施小组成员由实施临床路径科室的科主任、医疗和护理的业务骨干组成。科室主任任组长,实施小组分别设医疗和护理个案管理员,并分别由主治医师以上职称的医师和主管护士担任。
7.3.2 4.3.2 临床路径实施小组的职责
临床路径实施小组的主要职责是临床路径的开发、具体实施以及自我评价,具体包括:
——负责临床路径相关资料的收集、记录和整理,负责全科医护人员的培训;
——负责提出科室临床路径病种选择建议,会同护理、药学、临床检验、影像等专家制定临床路径文本;
——主管医师把握患者进入路径标准和退出路径标准,根据路径文本并结合患者的病情特点实施临床路径;
——个案管理员负责实施小组与临床路径管理委员会、指导评价小组的日常联络;具体负责临床路径文本的起草工作;指导科室临床路径管理的实施。对效果评价指标进行分析,定期分析和总结科室临床路径管理情况,提出改进措施并向临床路径指导评价小组汇报。
8 5 病种的选择与临床路径文本的制定
8.1 5.1 病种的选择
病种选择的原则是诊断治疗方案明确且患者人数较多的病种,主要包括:
——常见病、多发病;
——诊疗方案比较明确,有可供参考的规范诊疗标准;
——患者人数多;
——诊疗过程中的变异较少;
——诊疗技术相对成熟。
8.2 5.2 临床路径文本的制定
8.2.1 5.2.1 医师版临床路径文本
包括标准住院流程和临床路径表单。随着临床路径管理工作的不断深入,医师版临床路径文本的格式和具体内容需要不断调整和完善以增加多样性和可操作性。其中标准住院流程包括:临床路径的适用对象、诊断依据、选择治疗方案的依据、标准住院日、进入路径标准、选择用药、出院标准、变异及原因分析,手术患者还包括术前准备、手术指标等,具体见附录B的B.1。
医师版临床路径表单格式是一个“任务(纵轴)-时间(横轴)”矩阵,以时间为主线,确定每日的诊疗内容,具体见附录B的B.2。医师版临床路径表单包括以下内容:
——适用对象;
——ICD-10编码和ICD-9-CM3编码;
——患者一般情况:患者姓名、性别、年龄、入院、门诊号、住院号、住院日期、出院日期、标准住院日;
——主要诊疗工作、重点医嘱(护理、饮食、检查、处置、药疗、活动等项日)、护理工作;
——退出的原因及分析;
——医护人员签名。
8.2.2 5.2.2 护理版临床路径文本
护理版临床路径文本包括护理处置、宣教、预期目标、结果评价等内容。
8.2.3 5.2.3 患者版临床路径文本
具备条件的医院需制定和实施患者版本的临床路径。患者版临床路径文本尽量避免使用专业术语,用通俗的语言描述诊疗计划,尽量采用文字描述与图表相结合的形式表达,能体现患者参与诊疗的过程,按照疾病诊疗阶段分别制定相关项目,包括住院期间每日的主要医嘱、医师和护士的主要工作及其患者需要配合的事情。
9 6 临床路径的实施
9.1 6.1 实施的培训
临床路径指导评价小组根据制定的临床路径培训方案,组织对参与临床路径工作的相关成员进行针对性的分阶段培训,提高临床路径管理实效。培训内容主要包括以下几个方面:
——对相关科室的负责人、护士长等进行临床路径管理的相关文件、制度以及在组织、协调、实施过程中需要重点把握的关键环节的培训;
——对科室医护人员重点培训临床路径的文本内容及实施流程;
——对参与评价人员重点进行评价目的、评价内容、评价方式与方法以及评价结果分析等培训。
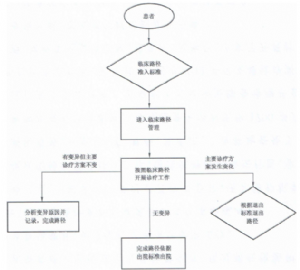
9.2 6.2 实施流程
临床路径的实施需要科室主任的重视以及医师之间、医护之间和医患之间的沟通与合作。临床路径实施的流程图参见附录C,临床路径实施的详细内容如下:
——主管医师根据医师版临床路径文本结合上级医师查房意见开立医嘱并做好相应记录;
——护理人员执行医嘱并记录;
——患者出现严重并发症、合并症,发现诊断有误或患者要求出院、转院或需要改变主要诊疗计划时可以退出临床路径;
——个案管理员负责实施过程的指导,包括患者的选择、诊疗项目的确定、变异的分析以及相关的建议。
9.3 6.3 实施的信息化管理
建议达到信息化管理系统标准的医疗机构开展临床路径信息化管理。医院的信息系统应具备完善的住院医师工作站系统、护士工作站系统和电子病历系统。临床路径信息系统主要是按路径定义的诊疗流程对临床路径患者的选择、重点医嘱和关键指标进行有效管理。基于电子病历系统的临床路径信息化管理可实现临床路径医疗处置与病人医疗文书数据的交互、关键点的控制,实现治疗流程的持续优化。
信息管理的主要内容包括:
临床路径维护:临床路径电子化表单的制定、临床相关基础数据的采集整理、建立流程变异常见原因标准库等;
——路径准入标准审核:可通过诊断编码、病人年龄、病人性别、并发症等路径条件进行准入审核;
——诊断和路径对应关系:支持主要诊断流程与次要诊断流程;
——支持分支路径:建立分支路径管理流程,支持多级分支,治疗过程中可进行路径的跳转;
——医嘱管理:根据路径标准选择下达医嘱、增加或减少临床路径医嘱;
——流程质量分析:支持路径质量比较和基于病案首页的流程质量指标比较监测,通过基准值比较,使诊疗流程持续优化;实现实时的变异监控、变异提醒、变异记录、变异原因分析;
——统计报表:临床路径执行情况统计报表、变异情况报表、按多条件对临床路径变异信息进行统计、病人进入路径和退出路径情况统计等;
——收集循证医学证据:路径执行过程中注重循证医学证据的收集;
——关键节点管理:通过对关键点的病例数据、医嘱数据及费用数据的抽取,控制关键环节的医疗质量。
9.4 6.4 实施的评价
9.4.1 6.4.1 评价的主要流程
主管医师根据病情对临床路径实施中的诊疗过程及其变异进行记录;患者出院时病案室对临床路径的记录进行核查;科室每月对本科室临床路径实施的情况进行自我评价并提出改进措施;每季度医院临床路径指导评价小组组织对各科室的临床路径实施情况进行评价并提出改进措施;结果上报医院临床路径管理委员会并讨论改进方案;反馈到各个实施临床路径的科室以及相关医师。
9.4.2 6.4.2 评价的主要指标
9.4.2.1 6.4.2.1 概述
评价临床路径的主要指标是临床路径实施中关键环节控制的依据。主要指标分为两大类:一类是病种相关非特异性指标。非特异性指标对所有病种的评价都适用,这些指标能够反映临床路径实施的总体成效与不足,为下一步提高临床路径的实施效果奠定基础。另一类是病种相关特异性指标。病种相关特异性指标是反映病种特有的诊疗项目和效果的指标。
9.4.2.2 6.4.2.2 病种相关非特异性指标
平均住院日、死亡率、治愈率、好转率、医院感染发生率、31日非计划再住院率、前三位常见并发症的发生率、进入路径的患者总人数、完成路径的人次数、使用三线抗菌药物的患者比例、病种次均费用、病种抗菌药物费用比例、病种检查费用比例、人径率、变异率和出径率等,手术病人还应包括术前平均住院日、手术部位感染率、非计划重返手术室率等指标。
9.4.2.3 6.4.2.3 病种相关特异性指标
病种相关特异性指标反映病种特有的诊疗项目和诊疗效果。包括关键的诊疗项目、主要并发症和特有的病情判断指标、病种医疗质量管理与控制的相关指标等。
11 附录B(规范性附录)医师版临床路径
11.1 B.1 标准住院流程
B.1.1 适用对象。
B.1.2 诊断依据。
B.1.3 选择治疗方案的依据。
B.1.4 标准住院日。
B.1.5 进入路径的标准。
B.1.6 住院期间检查项目(内科病人)或术前准备(手术病人)。
B.1.7 治疗方案和药物选择(内科病人)或抗菌药物选择与使用时机(手术病人)。
B.1.9 术后恢复期间的主要监测项目、检查和药物(手术病人)。
B.1.10 出院标准。
11.2 B.2 临床路径表单
(见表B.1)
表B.1 临床路径表单
适用对象:第一诊断为:______________(ICD-10:______________)
______________(ICD-9-CM3: ______________)
患者姓名:________ 性别:____ 年龄:____ 门诊号:__________ 住院号:__________
住院日期: ____年____月____日 出院日期:____年____月____日 标准住院日≤____d